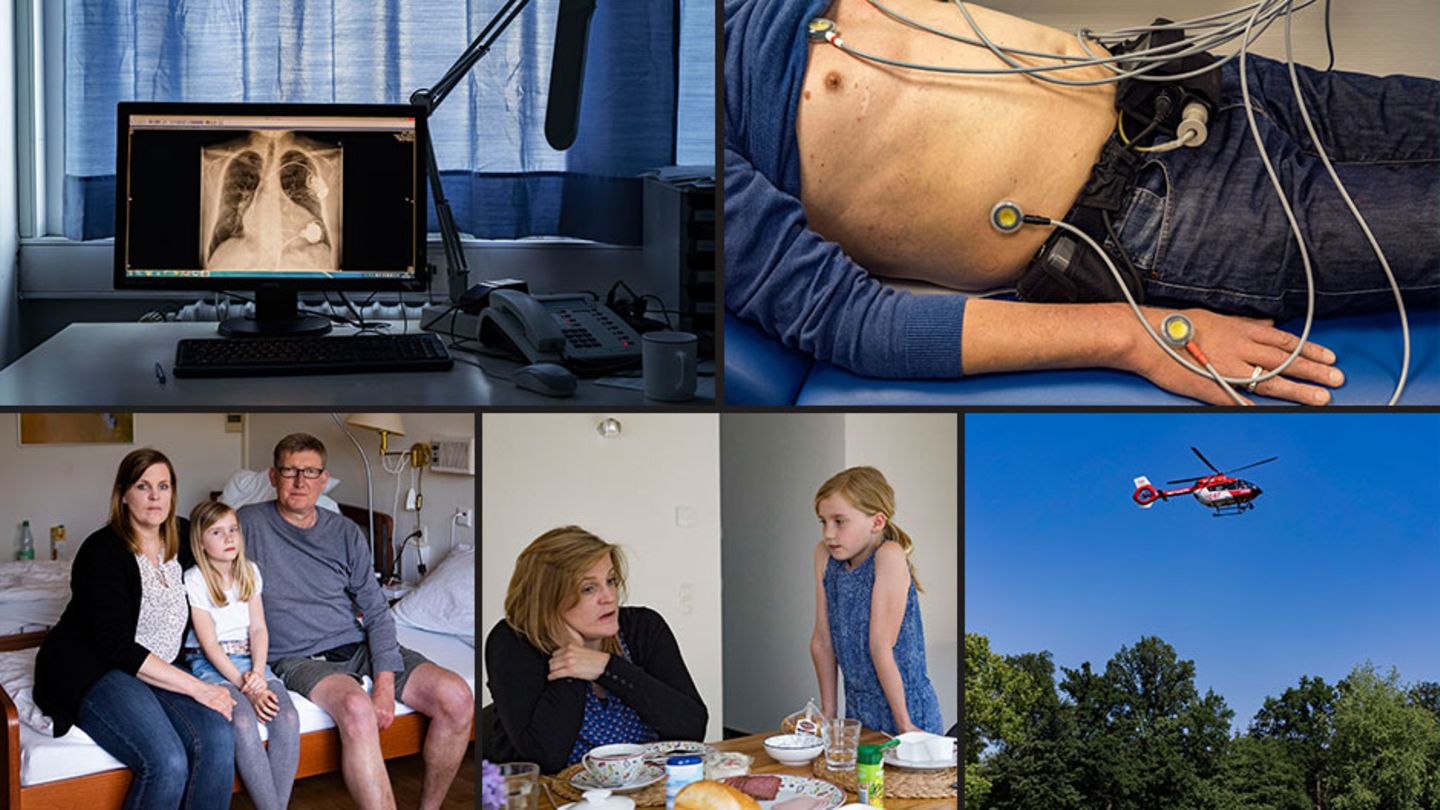
Ein Herz braucht keinen Menschen, kein Gehirn, das ihm sagt, dass es zu arbeiten hat. Wenn es nur Blut, Nährstoffe und Sauerstoff bekommt, pocht es los.
Darum schlägt auch das Herz eines Embryos, bevor sich das Gehirn ausdifferenziert hat. Es arbeitet von da an ohne Pause. 100.000 Mal pumpt es an einem Tag. Und etwa drei Milliarden Mal in einem durchschnittlichen Leben. Das Herz lässt uns gedeihen.Doch bei jedem Menschen, auch einem jungen, kann das Herz aussetzen, nur noch zucken statt zu schlagen. Oder allmählich schwächer werden. So schwach, dass das Herz es nicht mehr schafft, fünf bis sechs Liter Blut pro Minute durch unseren Körper zu pumpen, dass es irgendwann droht, stehen zu bleiben.
Dann hat der Mensch nur zwei Möglichkeiten: sterben oder ein neues Herz bekommen.
Damit ein Mensch ein Herz empfangen kann, muss ein anderer seines spenden. So wie die Frau, der das Herz auf den Bildern am Anfang dieser Geschichte gehörte. Sie litt unter einem Gendefekt und hat sich zu Lebzeiten selbst für die Organspende entschieden. In Deutschland warten allerdings viel mehr Menschen auf ein Herz, als es Spender gibt. Es können also nicht alle ein Herz bekommen.
Die wichtigsten Fragen dieses Dossiers sind: Bekommt Gerd, den wir noch kennenlernen werden, ein Herz? Und wer entscheidet das? Und wenn er eines bekommt, warum er – und nicht jemand anderes? Wie funktioniert eine Organentnahme? Wie eine Transplantation?
Diese Reportage ist keine Kampagne für die Organspende. Es ist aber auch keine dagegen.
Es ist der Versuch, alles zu zeigen, was man wissen sollte, um sich für oder gegen eine Spende zu entscheiden. Deswegen werden hier auch Fotos und Videos veröffentlicht, die nicht leicht anzuschauen sind, aber der stern ist davon überzeugt, dass sie gezeigt werden sollten, weil es bei diesem Thema keine Geheimnisse geben darf.
Im Januar 2020 hat der Bundestag ein neues Gesetz verabschiedet: Die Menschen sollen zukünftig auf Ämtern und von Ärzten regelmäßig über die Organspende informiert werden in der Hoffnung, dass dies zu mehr Spendern führt. Am Prinzip der Organspende wird sich aber nichts ändern: Am Ende kann jeder für sich entscheiden, was er will, ob Ja oder Nein.
Nun also zu Gerd.
Wir, der Reporter und der Fotograf, haben über viele Monate so viel Zeit mit ihm verbracht, dass irgendwann aus dem anfänglichen "Sie" ein "Du" wurde. Deswegen soll er in diesem Dossier nur Gerd heißen und nicht Gerd Kuck, wie sein voller Name lautet.
2. Der Wartende

Gerd ist 51 Jahre alt. Ein Nordlicht aus Oldenburg. Was Gerd passiert ist, könnte jedem passieren. Er war Mitte 20 damals. Spielte Fußball. Steckte gerade in der Saisonvorbereitung, als ihm beim Joggen die Puste ausging. Er schleppte sich zum Arzt. Diagnose: Verdacht auf Herzmuskelentzündung. Sie muss wohl eine Weile zurückgelegen haben. Ein verschleppter Infekt hat sie womöglich ausgelöst. "Der Arzt legte das Stetoskop auf meine Brust und sagte: ,Das sieht nicht gut aus.’" Gerd war jetzt schwer krank.
Er passte sein Leben an. Schulte um vom Bautischler zum Sozialversicherungsangestellten. "Schreibtischjob eben", sagt er. Ihm wurde damals schon gesagt, dass ihn wohl irgendwann die Kräfte verlassen würden.
Gerd hat Glück, dass er überhaupt noch lebt. Er war schon einmal so gut wie tot.
Damals, im Jahr 2000, als eines Nachts sein krankes Herz aufhörte zu schlagen. Seine damalige Frau, eine Krankenschwester, wurde wach, als er im Bett neben ihr um Luft rang. Sie stützte sich auf seine Brust und drückte immer wieder, bis der Notarzt kam. So holte sie ihn zurück.
Von da an war klar, dass er irgendwann ein neues Herz brauchen würde.

Wie knapp er dem Tod schon entkommen ist und wie er mit der Angst umgeht, kann Gerd am besten selbst erzählen.
Gerd hat ein besonderes Problem: Er ist 1,96 Meter groß. Das ist im Leben oft von Vorteil. Aber nicht, wenn man ein passendes Herz braucht.
"Tja, mein Pech", sagt Gerd. Das erste Mal treffen wir ihn im Februar 2018. In einer Klinik am Waldrand im kleinen Ort Bad Fallingbostel in Niedersachsen. Er wartet dort auf ein Herz. Er darf nicht mehr nach Hause, wo seine Frau und seine neunjährige Tochter um ihn bangen, in einem neuen Haus, von dem Gerd nur den Rohbau kennt. Er darf die Klinik nicht verlassen, dafür ist er zu krank.
Eine Maschine hält ihn am Leben. Deswegen trägt er Akkus an seinem Gürtel, sie dürfen nie leer werden, denn sie versorgen eine elektrische Pumpe aus Edelstahl, die die Ärzte vor fünf Jahren an seine linke Herzkammer genäht haben. Wie einen Ersatzmotor, den man dazugebaut hat. Sein Kunstherz. Die kleine Turbine darin dreht sich tausende Male in der Minute. Sie drückt das Blut in Gerds Hauptschlagader, von dort verteilt es sich in die kleinsten Gefäße, in die Zehen, ins Gehirn. Es ist ein dauernder Fluss, kein Pulsieren. Gerd spürt daher keinen Herzschlag mehr am Handgelenk. Nachts hört er manchmal das Rauschen der Turbine.
Sie arbeitet zwar, aber nicht so gut wie ein echtes Herz.
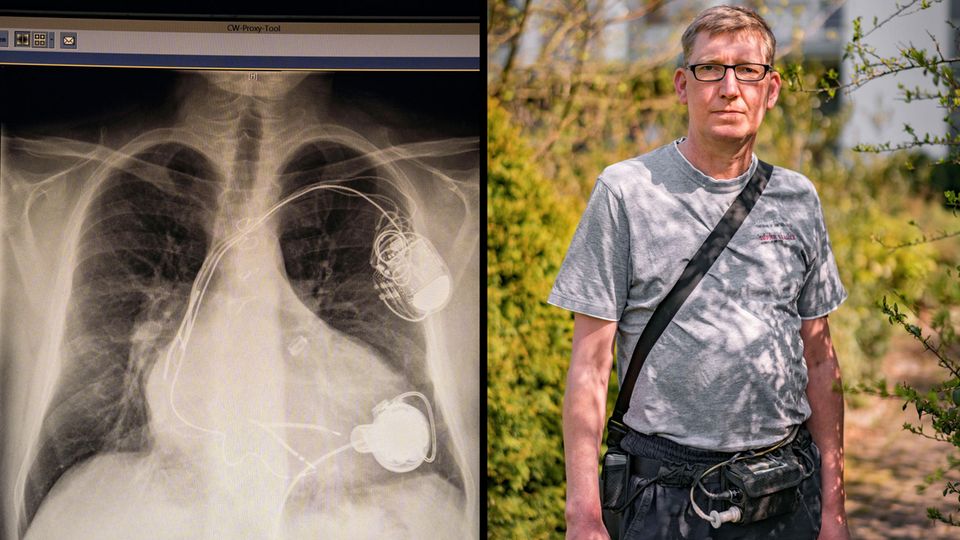
Gerd schafft die Treppen nur noch abwärts. Hechelt, wenn er sich über die langen Flure der Klinik schleppt. Fühlt sich müde und niedergeschlagen, ist blass. Bekommt Angst. Die Messungen zeigen in diesem Frühjahr 2018 an, dass sein Herz noch 15 Prozent dessen leistet, was es einmal konnte. Und der Wert nimmt weiter ab. Gerd ist ein sogenannter HU-Patient. HU steht für High Urgency. Hochdringlichkeit. So nennt sich sein Status. Nur etwa 100 Menschen in Deutschland haben ihn, die Kränksten der Herzkranken.
Niemand weiß, wie es für Gerd ausgeht, ob er es schafft.
Was wird als erstes kommen: ein neues Herz oder der letzte Schlag seines alten?
3. Die Liste

Ein kleiner Raum in der niederländischen Stadt Leiden. Ein paar Computer, ein großer Bildschirm an der Wand, und ein paar Menschen mit Headsets an ihren Ohren. Das ist die Zentrale von Eurotransplant.
In diesem Raum wird entschieden, wer ein Organ bekommt.
Acht europäische Länder, darunter Deutschland, haben sich zu einem Verbund zusammengeschlossen. Die Idee dahinter: Je größer der Verbund, desto höher die Wahrscheinlichkeit, dass man für einen Spender den richtigen Empfänger findet.
Die größte Angst der Mitarbeiter hier ist, dass sie ein Organ verlieren, dass sie nicht rechtzeitig einen passenden Empfänger in Europa finden, dass ein Mensch bereit war, jemandem das Leben zu retten, aber dass sie es nicht organisiert bekommen.
Deswegen die Computer. Computer sind schneller und unbestechlicher als Menschen.

Immer wenn eine Klinik einen neuen Spender meldet, klingelt es im Raum, es klingt wie eine Türklingel. Der Computer rechnet los. Manchmal dauert es nur ein paar Sekunden, manchmal auch Minuten, dann erscheint auf dem Schirm eine Liste von Nummern. Hinter diesen Nummern verbergen sich Menschen, die kurz davor sind, zu sterben, wenn sie kein Organ bekommen. Menschen wie Gerd. Die Mitarbeiter im Raum greifen dann zum Telefon und melden sich bei den Kliniken, in denen diese Menschen warten. Sie fangen ganz oben auf der Liste an.
Sie sagen: "Hallo, guten Abend, hier ist Eurotransplant. Wir haben ein Herz."
Das Spannendste an diesem Ort ist das, was in den Computern passiert. Der Algorithmus, der die Listen ausspuckt. Er entscheidet, wer gerettet wird. Das Programm dahinter nennt sich ENIS. Es berechnet die Passgenauigkeit der Spenderorgane. Bei Herzen müssen Blutgruppe, Größe und Alter übereinstimmen. Bei der Größe tolerieren die Ärzte Abweichungen von etwa 15 Prozent. Beim Alter sind sie großzügiger. Wählerisch können sie hier nicht sein, denn im Schnitt sind die Spender heute fast 57 Jahre alt. Wenn bei mehreren High-Urgency-Patienten alles stimmt, zählt vor allem, wie lange jemand schon wartet.
Das Problem, das der Computer in Leiden nicht lösen kann: Im größten Land des Verbundes, in Deutschland, gibt es zu wenige Spender. Auf eine Million Menschen kamen in den vergangenen Jahren nur um die zehn. In Belgien und Kroatien sind es mehr als 30. Die Exportnation Deutschland ist bei Organen der Importmeister.

Früher warteten die Menschen auf der HU-Liste nur Wochen. Heute fast immer Monate – wenn die Patienten es überhaupt schaffen.
Die Wahrscheinlichkeit zu sterben, bevor ein Herz kommt, liegt bei etwa 20 Prozent.
Gerd kennt diese Zahl nicht, aber er weiß, dass er aufgrund seiner Größe schlechte Chancen hat. Er weiß, dass er noch lange durchhalten muss. Aber wie lange genau? Das kann ihm niemand sagen.
Die Listen sind auch der Versuch, einem ethischen Dilemma zu entkommen. Sie sollen Gerechtigkeit bei der Frage schaffen, wem man hilft und wem nicht. Sollte ein junger Mensch einem älteren wie Gerd vorgezogen werden? Aber ab wann wäre man "älter"? Sollten jene, die Verantwortung für Kinder tragen, bevorzugt werden? Soll das Alter der Kinder zählen? Weil diese Fragen den Menschen überfordern, zählen auf der HU-Liste der Herzkranken solche Kriterien nicht, nur Passgenauigkeit und Wartezeit. Mit einer Ausnahme: Kinder werden bevorzugt.
Abends und nachts ist in diesem Raum in Leiden am meisten los. Die Erfahrung zeigt, dass Kliniken vor allem dann Spender melden, dass der Kampf um Leben und Tod oft entschieden wird, wenn es draußen dunkel wird. So war es auch bei Felix Röschert.
4. Der Spender


Das ist Felix. Damals Anfang 20. Damals hat er auch entschieden, einen Organspendeausweis auszufüllen. Er ahnte nicht, dass seine Entscheidung so bald eine Rolle spielen würde.
Es war Heiligabend 2011. Wie an jedem Weihnachtsfest feierte er mit seiner Schwester bei seinem Vater, der die beiden alleine großgezogen hatte. Nach Mitternacht machten sich Felix, 25, und Pia, 27, vom kleinen Ort Eibelstadt bei Würzburg auf den Weg zu ihren Wohnungen ein paar Kilometer weiter. Pia fuhr.
Sie bog auf die Bundesstraße Richtung Stadt, beschleunigte, schaltete in den zweiten Gang, als sie wie aus dem Nichts ein Auto von hinten rammte, mit einer Geschwindigkeit von etwa 150 Stundenkilometern. Der Aufprall katapultierte Pias Auto in einen Straßengraben, von dort prallte es zurück auf die Straße. Dann schoss ein zweites Auto auf Pia und Felix zu.

Es waren zwei Männer um die 40, die mitten in dieser Weihnachtsnacht eine Raserei veranstalteten. Pia war gleich tot. Der Versuch, sie wiederzubeleben, blieb erfolglos. Und obwohl auch Felix schwere Hirnverletzungen erlitt, hörte sein Herz nicht auf zu schlagen.
Der Vater hatte noch die Sirenen gehört, kurz bevor er zu Bett ging, dachte aber nur an einen brennenden Weihnachtsbaum.
Ein Notfallseelsorger und ein Polizist klingelten später bei Heiner Röschert an der Tür. Noch schlaftrunken hörte er die Sätze, an die er sich bis heute nur verschwommen erinnern kann: Pia sei tot. Auch bei Felix dürfe er sich nicht mehr zu viele Hoffnungen machen.

Mit den Polizisten eilte er in die Klinik, fuhr auf dem Weg dorthin an der Unfallstelle vorbei, sah auf dem Asphalt die Geschenke, die er am Abend mit seinen Kindern in den Kofferraum geladen hatte. Den verbeulten Laptop von Felix.
Ein Oberarzt führte ihn zum Krankenzimmer. "Felix lag dort, äußerlich nichts, keine Verletzungen, obwohl am Auto alle Scheiben, alles kaputt war. Er war intubiert. Und die Maschinerie lief. Alles, was geht." Felix arbeitete selbst als Krankenpfleger in dieser Klinik. Die Schwestern kannten ihn. Sein Vater erinnert sich, wie er mit seinem Sohn sprach.
"Ich sagte: ,Hey, mach keinen Scheiß, komm, steh auf, ich nehme dich mit heim.’" Doch Felix rührte sich nicht.
Es bestehe der Verdacht auf Hirntod, sagte ein paar Stunden später der Oberarzt. Vater Röschert kannte dieses Wort, weil Felix ihm erzählt hatte, wie er selbst einmal einen hirntoten Patienten betreute. Röschert wusste, dass nur Menschen als Organspender in Frage kommen, deren Kreislauf noch stabil ist, aber deren Gehirnfunktion unwiderruflich erloschen ist. Pia hätte nicht mehr spenden können.
Und Heiner Röschert wusste auch, dass sein Sohn einen Organspendeausweis besaß. Es lag Felix immer viel daran, einmal hatte er einen ganzen Stapel Ausweise mit zu seinem Fußballtraining genommen.

Heiner Röschert erinnert sich an die Organspende seines Sohnes Felix.
Ob Heiner Röschert denn einverstanden wäre, die Organe seines Sohnes zu spenden, wenn der Verdacht sich bestätigen würde, fragte der Arzt. "’Ja’ habe ich gleich gesagt. Das ist der Wille von Felix."
Vater Röschert wachte den Tag über an Felix’ Bett, sang für ihn Lieder, die sie früher im Auto auf dem Weg in den Urlaub gehört hatten. Er verließ den Raum nur kurz, um sich von seiner Tochter zu verabschieden, die ein paar Stockwerke höher in einem Zimmer lag. Die Ärzte kündigten dem Vater an, dass sie gegen Mitternacht eine Untersuchung machen würden, um festzustellen, ob Felix’ Gehirn wirklich abgestorben sei.
Wie soll man verstehen, dass ein Mensch tot ist, dessen Körper sich warm anfühlt wie der von Felix damals? Dessen Herz schlägt, dessen Haut rosig erscheint. Felix zeigte sogar kleine Zuckungen.
Wir Menschen unterscheiden zwischen Leben und Tod. Was dazwischenliegt, das Sterben, bleibt für uns unbegreiflich.
Wann beginnt es? Wann endet es? Wen zählt man zu den Toten, wen zu den Lebenden? Ist die Grenze der letzte Herzschlag? Die letzte Aktivität des Gehirns? Oder ist es erst vorbei, wenn der Mensch kalt ist? Oder wenn 24 Stunden nach dem letzten Herzschlag auch der Darm seine Arbeit einstellt? Wenn Tage später die letzten Zellen im Körper sterben? Dann wäre es allerdings längst zu spät für eine Organspende.

"Als ich in das Zimmer meiner Tochter Pia getreten bin, wusste ich gleich, dass sie nicht mehr da war", sagt Heiner Röschert. "Bei Felix gab es für mich diesen Punkt nicht. Da war es ein längerer Prozess, bis ich gespürt habe, dass auch er nicht mehr da ist, dass es nur seine Organe sind, die von den Maschinen getragen werden."
5. Der Hirntod
Die Instrumente der modernen Medizin haben das Sterben verändert. Würde man bei einem hirntoten Menschen die Beatmungsmaschine abstellen, gelänge kein Sauerstoff mehr in sein Blut, das Herz würde wohl nach wenigen Minuten aufhören zu schlagen, das Blut in den Adern von da an nur noch der Schwerkraft gehorchen, die Haut weiß werden. Der Tod würde sichtbar.
Doch da die Maschine Luft in die Lungen des hirntoten Menschen pumpt, erreicht das Herz alles, was es benötigt, um weiterzuschlagen. Blut, angereichert mit Nährstoffen und Sauerstoff. Ein Frauenkörper wäre mithilfe der Maschine gar in der Lage, eine Schwangerschaft durchzuhalten. Dies wäre einer der wenigen Gründe, die die Ärzte berechtigen, die Maschine am Laufen zu halten. Ein anderer ist die Bereitschaft zur Organspende. In allen übrigen Fällen sind die Ärzte verpflichtet, ihre Therapie zu beenden, sobald feststeht, dass die Hirnfunktion unwiderruflich erloschen ist. Rechtlich gilt der Mensch von da an als tot.
Mit der Hirntoddiagnostik definieren die Ärzte, wer zu den Toten und wer zu den Lebenden gehört. Ohne die Diagnostik darf es in Deutschland auch keine Organspende geben. Wie aber funktioniert sie?
An einem Sommertag 2018 ruft uns ein Arzt auf die Neurochirurgische Intensivstation der Medizinischen Hochschule Hannover. Frank Logemann, ein erfahrener Oberarzt, Anästhesist. Er ist auch Transplantationsbeauftragter der Klinik.
Logemann hat schon hunderte Hirntod-Diagnosen gestellt.
Er führt uns in ein Zimmer, in dem eine Frau liegt. Sie ist um die 50 Jahre alt. Hat dunkles, langes Haar. Ihre rechte Kopfhälfte ist stark angeschwollen. Die Beatmungsmaschine pumpt in regelmäßigen Stößen Luft in ihre Lungen. Eine Ader im Kopf der Frau war geplatzt, das Blut floss ins Gewebe, das Hirn schwoll an und drückte gegen den Schädelknochen. Unter dem Druck ging Hirngewebe zugrunde. In einer Operation versuchten die Chirurgen das Gehirn und die Frau zu retten, aber Logemann schaut besorgt auf sie. "Wir haben den Verdacht, dass ihr Gehirn komplett ausgefallen ist. Unwiderruflich", sagt er.

Anästhesist Frank Logemann erklärt, wie er den Hirntod diagnostiziert und mit den Angehörigen spricht.
Logemann hat zuvor mit den Angehörigen gesprochen, die damit einverstanden sind, dass der stern bei der Untersuchung dabei ist.
Er hat einen Kollegen hinzugerufen, einen Neurologen. Die Richtlinien geben vor, dass sich bei einer so gravierenden Diagnose immer zwei Ärzte unabhängig voneinander ihr Urteil bilden müssen. Und es reicht nicht, die Diagnose ein Mal zu stellen. Die Mediziner müssen die Untersuchung mit mindestens zwölf Stunden Abstand wiederholen.
Logemann und sein Kollege überprüfen die Akten. Die Frau darf weder Narkose- noch Schmerzmittel im Blut haben, denn sie können Reflexe unterdrücken. Dann legen sie los. Sie leuchten mit einer Lampe in die geweiteten Pupillen, warten auf eine Reaktion. Schauen, ob sich das Augenlid schließt, wenn sie mit einem Wattestäbchen über die Hornhaut streichen. Pressen ihre Daumen auf empfindliche Stellen oberhalb der Augenbrauen, auf der Wange und an den Füßen, um Schmerz zu provozieren.
Logemann ruft auch immer wieder: "Hören Sie mich? Hören Sie mich? Spüren Sie das?" Keine Reaktion.
Sie nehmen den Kopf der Frau in beide Hände, drehen ihn ruckartig zu beiden Seiten, beobachten, ob die Augäpfel starr bleiben. Schieben einen feinen Schlauch in den Mund, tief in den Rachen hinein bis in die Lungenflügel, warten, ob die Frau hustet. Nichts. Auf diese Weise testen sie Reflex für Reflex, fast 40 Minuten lang. Dann kappen sie für einen Moment den dickeren Beatmungsschlauch. Der Sauerstoffgehalt im Blut sinkt, dafür steigt das Kohlendioxid an, was einen Atemreflex auslösen müsste. Aber auch der bleibt aus. Am Ende spritzt Logemann Atropin in die Vene der Frau, das Gift der Tollkirsche, das die Funktion des Parasympathikus im Hirnstamm hemmt, was wiederum das Herz losrasen lässt – vorausgesetzt der Parasympathikus arbeitet noch. Der Herzschlag der Frau bleibt unverändert.
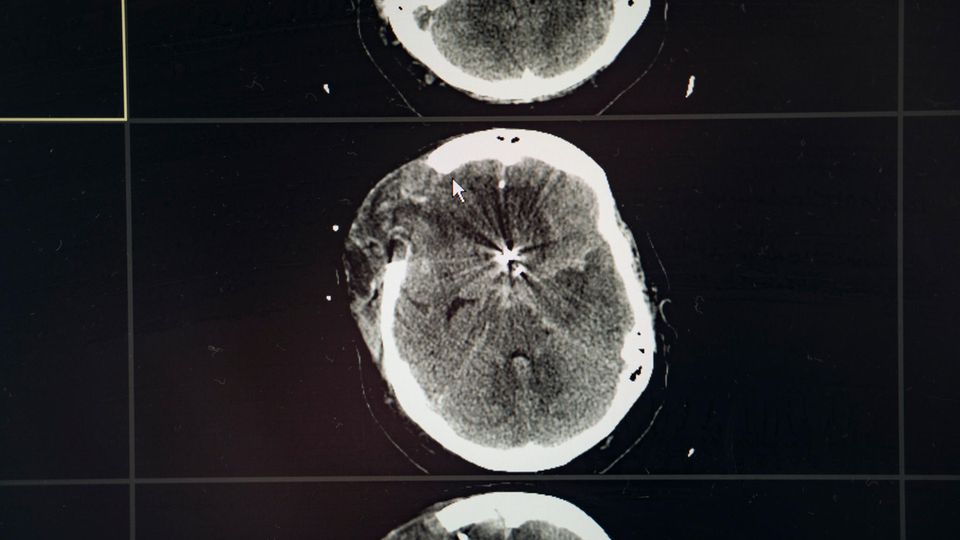
Das Ergebnis passt zu den Bildern aus dem Computertomografen. Die Ärzte mussten sie nicht noch einmal in die Röhre schieben, mussten auch nicht kleine Elektroden auf den Kopf kleben, die messen, ob im Hirn noch elektrische Aktivität herrscht. Das hätten sie gemacht, wenn es Zweifel gegeben hätte.

Logemann und sein Kollege füllen nach der Untersuchung im Arztzimmer jeder für sich das Protokoll aus. Sie verabreden sich für morgen erneut auf Station. Lassen den stern danach wissen, dass alles wieder so gelaufen sei. Die Frau sei daraufhin für tot erklärt worden. "Und sie hat gespendet", sagt Logemann.
So lief es auch bei Felix, dem jungen Mann, der am Heiligen Abend von zwei Rasern getötet wurde. Um kurz vor Mitternacht, noch am ersten Weihnachtstag, als die Diagnose feststand, überbrachten die Ärzte Vater Heiner Röschert die Nachricht. Noch ein paar Stunden blieben ihm mit Felix. Dessen Freundin kam noch rechtzeitig aus Frankreich angereist, wo sie gerade zum Auslandsstudium war.
Irgendwann am Morgen traten die Ärzte dann ins Zimmer. "Sie sagten: ,Nun müssen wir", erinnert sich Röschert. "’Wir wollen nicht, aber wir müssen.’" Felix’ Werte wurden schlechter, selbst mit den Maschinen würden die Ärzte den Körper nicht mehr lange am Laufen halten können. Heiner Röschert brachte seinen Sohn noch bis zur OP-Tür.
Er hat nie erfahren, wer die Organe erhalten hat. Der deutsche Datenschutz ist streng in Sachen Organspende. Deswegen führte uns dieses Projekt auch zu verschiedenen Menschen, deren Schicksale nichts miteinander zu tun haben durften. Der Datenschutz verbietet es, dass sich Spender und Empfänger kennenlernen, nicht einmal den Namen des anderen dürfen sie erfahren. Der Staat will beide Seiten schützen, denn welche Seelen sind schon vorbereitet auf das, was da seinen Lauf nimmt.
Was würde Felix’ Vater denken, wenn die Empfänger der Organe ihm nicht sympathisch sind?
"Ich weiß auch gar nicht, ob ich sie kennenlernen wollte", sagt Vater Röschert. Jedes Jahr bekommt er einen Brief der Deutschen Stiftung Organtransplantation. Den vier Empfängern gehe es gut, steht da drin. "Vier Mal sieben Jahre sind es jetzt schon", sagt Röschert. "Mehr als 28 Jahre Leben."
6. Die Entnahme
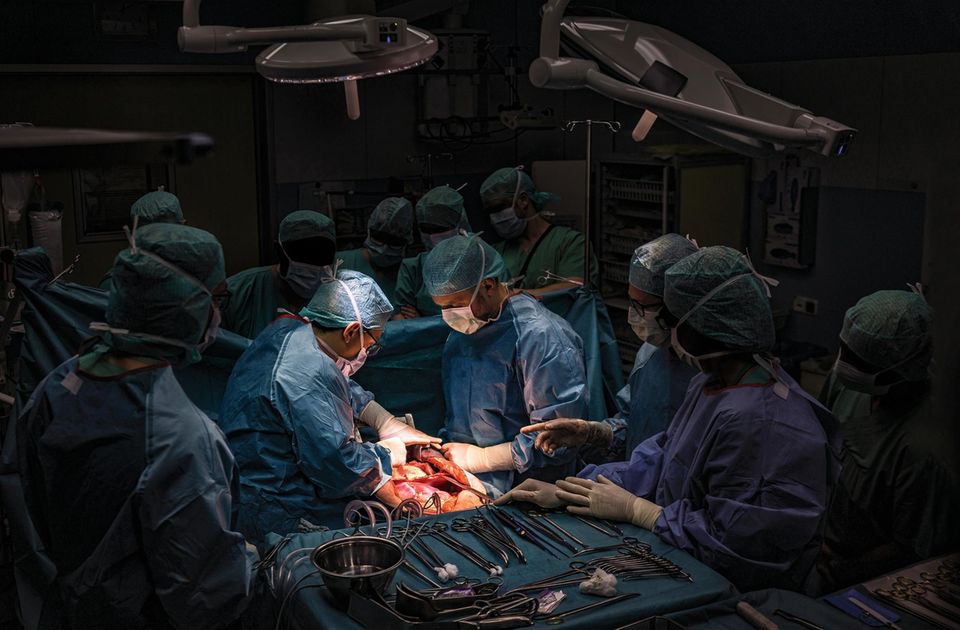
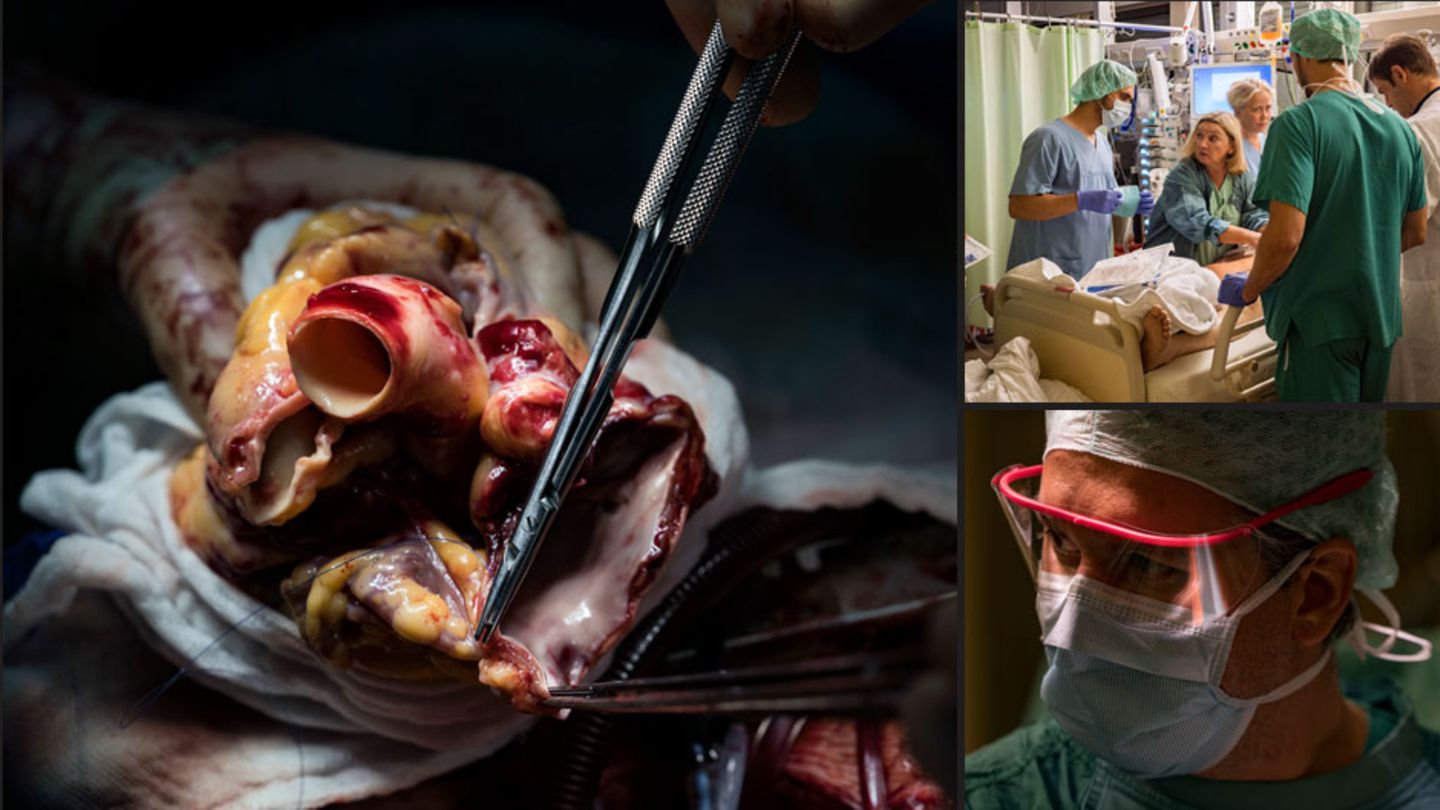
Dieses Projekt will alles zeigen, auch das, was im Operationssaal bei einer Organentnahme passiert. Es ist eine Sommernacht, in der sich das Chirurgen-Team aus Hannover bei uns meldet. "Wir starten gleich zu einem Herzen."
Ein paar Stunden später steht der Herzchirurg Fabio Ius vor dem Operationssaal einer deutschen Klinik, deren Name nicht bekannt werden soll. So haben es sich die Klinik und die Angehörigen der Frau gewünscht, deren Organe in dieser Nacht entnommen werden. Fabio Ius war noch nie in dieser Klinik. Er wird auch nur ein paar Stunden bleiben, so lange er braucht, um das Herz herauszuoperieren, um es mit nach Hannover zu nehmen.

Ius, 39 Jahre alt, ist in Italien aufgewachsen. Seit acht Jahren ist er auch für Organentnahmen zuständig. Er schätzt, dass er inzwischen mehr als 30 Herzen und 120 Lungen herausoperiert hat.
Neben ihm auf dem Flur vor dem OP-Saal warten noch andere Ärzte. Mehr als ein Dutzend Leute stehen da, viele angereist aus unterschiedlichen Himmelsrichtungen: das Herzteam um Fabio Ius, eines für die Nieren und die Leber, eines für Gewebespenden, die Augen etwa. Und das OP-Team der Klinik.
Fabio Ius lugt durch das Fenster der OP-Tür in den Saal. Er ist blau gekachelt und hell erleuchtet. Die OP-Schwestern versammeln sich schon um den Tisch.
Rücklings, mit ausgebreiteten Armen liegt die Frau da. Sie ist um die 40.
Ihr genaues Alter will ihre Familie nicht veröffentlicht wissen. Eine unheilbare Krankheit ließ ihre Lungen unaufhaltsam schwächer werden, bis irgendwann ihr Atem aussetze und kein Sauerstoff mehr in ihr Gehirn gelangte. Sie ist schlank und klein. Auf ihrem Unterleib liegt ein grünes Tuch. Der Oberkörper ist nackt. Ihre Augen sind mit Kompressen abgedeckt, ihre Lippen und Wangen erschlafft. Das lange Haar liegt offen da. Ihre Haut wirkt im Licht der OP-Lampen blass. An der Kuppe ihres linken Ringfingers leuchtet rötlich eine Klammer, die den Sauerstoffgehalt ihres Blutes misst.
Die Ärzte treten herein, geben kurze Kommandos. "Abdecken", sagt jemand. Nur noch der Rumpf der Frau ist zu sehen. Ein Rechteck, 60 mal 30 Zentimeter vielleicht.
Man weiß, dass auch das Rückenmark eines hirntoten Menschen Reflexe auslösen kann. Daher haben sie der Frau ein Mittel gegeben, das die Skelettmuskulatur erlahmen lässt. Das ist üblich, seit Ärzte und Pfleger schon vor Jahrzehnten berichtet hatten, wie sehr sie es verstörte, wenn die Arme eines für tot erklärten Menschen unter ihrem Skalpell hochschlugen.
Über Schmerz- und Narkosemittel hingegen entscheidet jeder Anästhesist selbst. Er braucht sie nicht zu geben, weil das Schmerzempfinden bei Hirntoten nach Überzeugung der Bundesärztekammer ausgefallen ist. Aber er darf es, wenn er sich damit besser fühlt.
Auch einem Arzt wird zugestanden, dass ihm nicht wohl ist; dass ihn die Grenze verunsichert, die der Mensch zwischen Leben und Tod gezogen hat. Selbst wenn diese Grenze nach vielen Diskussionen zur Hirntoddiagnostik von einem Gremium wie dem Deutschen Ethikrat bestätigt wurde. Viele Menschen behalten die Urangst, lebendig begraben oder aufgeschnitten zu werden.
Auch in dieser Nacht hat sich der Anästhesist, der am Kopf der Frau steht, für eine Narkose entschieden. Es ist fast Mitternacht, als sich die zwei Bauchchirurgen, die für die Leber und die Nieren gekommen sind, von beiden Seiten über die Frau beugen.
"Mach du!", sagt der Chirurg. Der andere greift zum Skalpell.
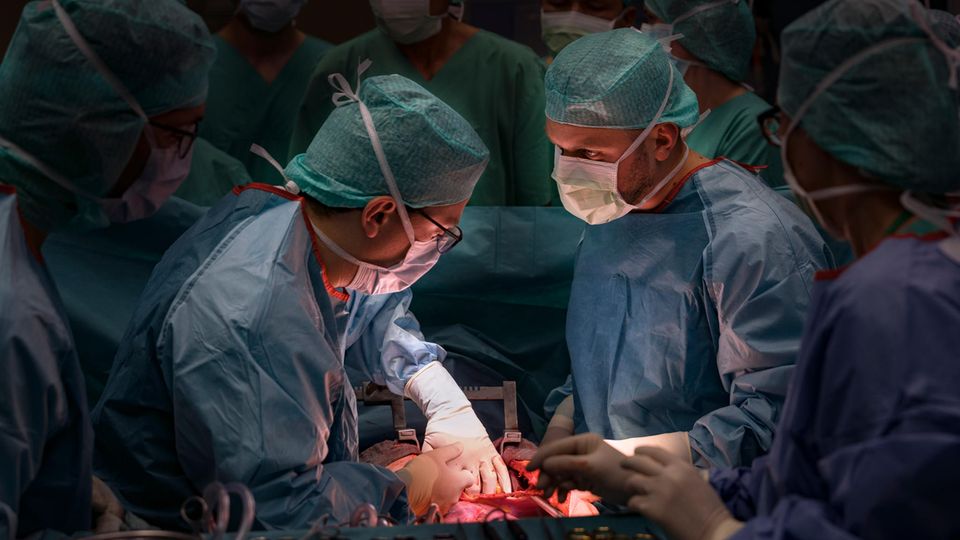
Es besitzt keine Klinge, ist eher ein feines Lötgerät. Durch die Spitze fließt Strom. Berührt dieses Skalpell Haut, verdampft sie. Wie einen Stift führt es der Chirurg längs über den Oberkörper, vom unteren Ende des Halses bis fast zum Schambein, unter der Spitze öffnet sich die Haut. Schicht für Schicht. Es fließt kein Blut, weil die Hitze die Gefäße verödet. Der Geruch des verschmorten Fleisches zieht durch den Saal.
Unter dem zentimeterdicken Haut- und Fettgewebe erscheint das Brustbein, von dem die Rippen wie Äste von einem Stamm abgehen. Dieser Stamm ist so fest, dass die Chirurgen normalerweise zu einer elektrischen Säge greifen. Weil im OP keine bereitliegt, nehmen sie in dieser Nacht Hammer und Meißel. Sie brauchen fünf, sechs Schläge, bis sie den Knochen aufgespalten haben. Immer noch fließt kein Blut.
Die Ärzte spannen eine Art Schraubstock zwischen die Rippenbögen, einen Expander, sie kurbeln, und der Oberkörper öffnet sich Zentimeter für Zentimeter.
Was ein Leben lang geschützt und verborgen blieb, wird nun sichtbar: die Lungenflügel, die sich mit jedem Atemzug wie längliche hautfarbene Ballons füllen. Sie liegen unter den Rippenbögen.
Und dazwischen das pochende Herz.
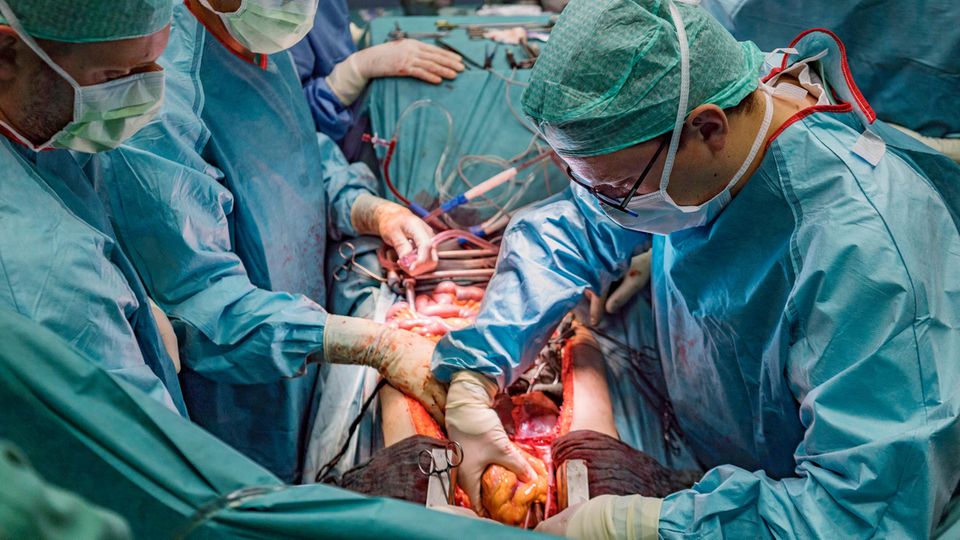
Das Innere eines Menschen schimmert rosig und feucht, manches heller, manches dunkler.
Die Organe, die Gefäße und das restliche Gewebe lassen sich deshalb voneinander abgrenzen, sie ergeben eine feste Ordnung. Die Ärzte haben die Brusthöhle so weit aufgespannt, dass sie tief hineinblicken können auf das fast mittig gelegene Herz. Eine feine Haut, der Herzbeutel, umgibt es und bietet ihm Schutz. "Wir sind so weit”, sagt der Bauchchirurg zu Fabio Ius. "Bitte schön!"
Ius tritt heran.
Er öffnet die feine Haut, die das Herz umgibt. Das Herz darin ist nicht rot wie das Symbol, das die Menschen aus ihm gemacht haben. Durchblutet erscheint es rosa wie eine Zunge. Ist umwachsen von gelbem Fettgewebe. Etliche Millionen Liter Blut hat es zuverlässig durch die Frau gepumpt.
Es ist etwa so groß wie die Faust der Frau. Gebaut wie eine Vier-Zimmer-Wohnung, mit zwei sogenannten Vorhöfen und den zwei Kammern.
Ius fasst tief in die Brusthöhle, greift unter das Herz, spürt in seinen Fingern, wie das Herz vollläuft und sich ruckartig entleert, immer wieder. Er fühlt das Herz pumpen. Dann greift er zu einer feinen Nadel, sticht damit in die Gefäße rund um das Herz, misst den Druck darin. Das gesamte OP-Team schaut gebannt auf ihn. Dann hebt er den Daumen. "Das Herz ist okay", sagt er.
Die Stimmung im Saal ist so nüchtern und konzentriert, dass man fast vergisst, was sie hier tun. Dass sie das Leben zweier Menschen verbinden. Für manche ist dies das Wundersame dieser Nacht, für andere das Unheimliche. Die Natur hat nicht vorgesehen, dass ein Herz von einem Menschen auf einen anderen übergeht. Auch die Medizin hat daher Grenzen.
Wenn ein Herz einmal stillsteht, drängt die Zeit.
Auf Eis gelagert kann es etwa vier Stunden ohne ernsten Schaden überstehen. Leber und Nieren halten länger durch.
Diese Grenzen setzen alle unter Druck. Für Deutschland hatten sie bislang zur Folge, dass die Herzen nur aus dem Inland oder dem nahe gelegenen Ausland kommen können. Damit ist auch die Zahl möglicher Spender begrenzt. Das kann bedeuten, dass ein Empfänger wartet und wartet, bis er stirbt, weil in der Nähe einfach kein passendes Herz gespendet wird.
Doch was wäre, wenn das Herz auch außerhalb des Körpers weiterschlagen könnte? Wenn es eine Weile für sich leben könnte? Wenn es dem Menschen gelänge, die Natur für ein paar Stunden zu überlisten?
Dann könnte zum Beispiel ein Nordlicht wie Gerd, den wir im ersten Kapitel dieses Dossiers kennengelernt haben, mit seinen 1,96 Metern darauf hoffen, dass irgendwann vielleicht ein Herz in Schweden oder Norwegen gespendet wird, wo die Menschen größer sind als anderswo in Europa.
Eine amerikanische Firma hat dafür eine Box entwickelt. Ius und sein Team haben sie mitgebracht. Die Ärzte in Hannover benutzen sie erst seit Ende 2016, auch andere deutsche Kliniken wie die in Freiburg setzen sie ein. Die Box steht in der Ecke des OP-Saals. Ius’ Kollege beugt sich über sie. Stellt die Temperatur in der Box auf 34 Grad ein.
Damit das Herz darin schlagen kann, braucht es Blut. Nur Blut liefert ihm die notwendige Energie. Etwa fünf Liter fließen durch einen Menschen. Da die Frau klein ist, wird es bei ihr weniger sein. Etwa 1,2 Liter davon müssen nun in die Box.
Ius greift zu einem Schlauch. Er hat ein kleines Loch in den rechten Vorhof des Herzens geschnitten, eine Kanüle hineingeschoben, den Schlauch drückt er nun an diese Kanüle.
Dann öffnet er eine Klemme. "Okay, geht los, jetzt nicht mehr nach dem Blutdruck schauen”, sagt er.
Hinter ihm hält sein Kollege einen großen Beutel. In Sekunden färbt der sich rot. "200 Milliliter", ruft der. "400, 600, 700." Das Blut fließt immer langsamer aus dem Herzen Richtung Tüte, der Druck in den Adern der Frau sinkt. "900 haben wir jetzt."
"Ich will gute Nachrichten", ruft Ius.
"900 immer noch", ruft sein Kollege. "Jetzt 950."
Sekunden vergehen.
"1100."
Ius klemmt ab. "Passt!"
Der Blutdruck der Frau ist so tief gesunken, dass die Pfleger ihre Beine angehoben haben.
Das Herz pocht weiter. Doch nun, um kurz vor ein Uhr, ist es so weit.
Ius legt seine Hand an eine Klemme gleich an der Aorta, der Hauptschlagader, die vom Herzen aus dick wie ein Gartenschlauch durch den Rumpf führt und das Blut in den Körper transportiert. Hinter ihm stellen sich Kollegen bereit, neben ihnen stehen Infusionsständer, an denen Beutel mit klarer Flüssigkeit hängen.
Ius schaut einmal zurück. "Okay”, sagt er und klemmt die Aorta ab, genauso die obere Hohlvene, die Blut zum Herzen zurücktransportiert. Der jahrzehntelange Kreislauf ist in diesem Moment unterbrochen, es kommt kein Blut mehr nach. An anderer Stelle, dem linken Herzohr, hat Ius ein Loch ins Herz geschnitten. So pumpt es sich innerhalb von ein paar Schlägen selbst leer. Im selben Moment lässt er die klare Flüssigkeit aus dem Beutel in die Herzgefäße leiten.
"Perfusionslösung läuft”, ruft jemand. Sie konserviert und spült gleichzeitig das Blut aus den Organen.
Es ist der Moment, von dem Ius später sagen wird, er habe still in sich hinein Danke gesagt. "Wäre ich gläubig, wäre es der Moment für ein Gebet." Ius sagt, er versuche immer zu operieren wie bei einem Patienten, der weiterlebt. Das sei auch eine Art von Respekt gegenüber dem Spender.
Wenn das Konservierungsmittel läuft, macht das Herz seine letzten Schläge in diesem Körper. Es wird schwach, langsam, kalt.
Um 0.57 Uhr steht es still. Die Frau beginnt zu verblassen.
"Kann abgestellt werden", sagt einer der Chirurgen.
Das pumpende Geräusch der Beatmungsmaschine verstummt. Keine Zacken mehr auf dem Monitor, kein Piepsen. Kein Luftschnappen, kein Aufbäumen, kein letztes Zucken.
Lautlos hat der Körper der Frau seine Arbeit eingestellt.
In manchen Nächten legen die OP-Teams Gedenkminuten ein, meist bereits vor dem ersten Schnitt. Doch heute nicht. Auch jetzt nicht. Die Arbeit läuft ohne Pause weiter.
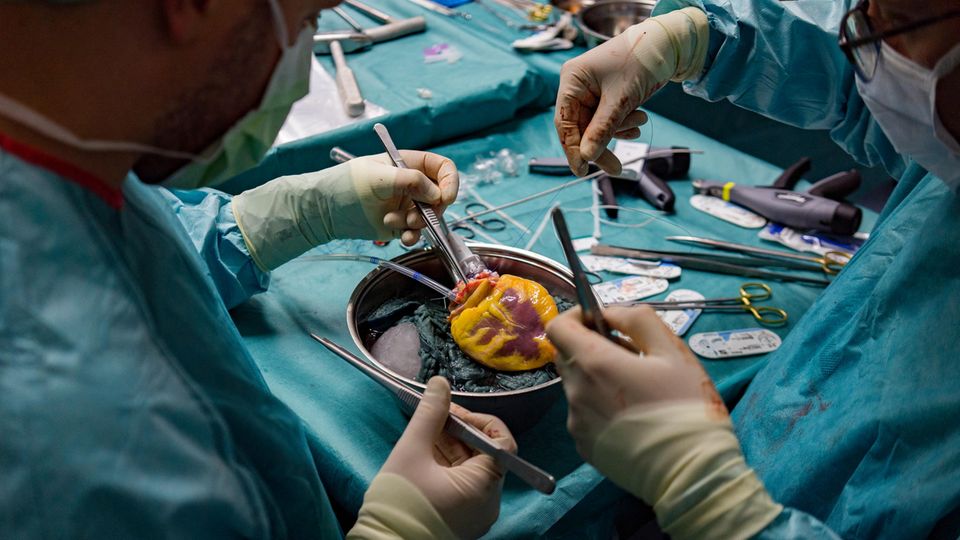
Fabio Ius kappt die Gefäße. Er greift tief in den Brustraum der Frau und holt ihr Herz hervor.
Vorsichtig legt er es in eine mit Eis gefüllte Schüssel. Macht Platz für die Kollegen, die sich nun um Leber, Nieren und Augen kümmern.
Ius näht mehrere Kanülen ans Herz. Es sind routinierte Handgriffe.
"Läuft die Pumpe?", ruft er seinem Kollegen zu, der gerade das Blut in die Maschine gegeben hat.
"Läuft!"
"Gut, Maestro, dann bin ich gleich bei dir!"
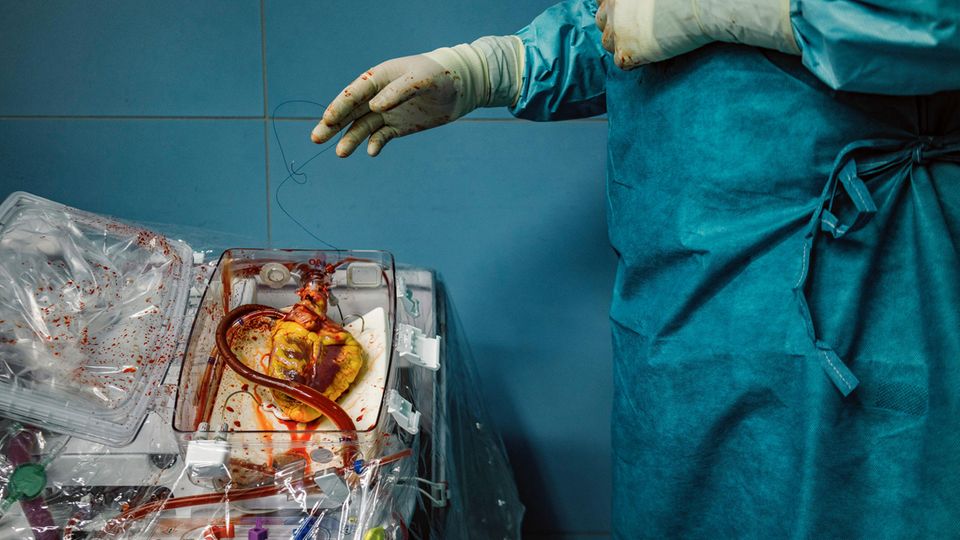
Er trägt das Herz in seinen Händen zur Box, die aussieht wie ein kleiner Brutkasten aus Plexiglas. Mit einer Art Kabelbinder befestigt er das Stück Aorta, das noch am Herzen hängt, an der Maschine. Die beginnt zu pumpen. Dabei spritzt das erste Mal in dieser Nacht Blut.
Langsam, wie aus dem Schlaf, erwacht das Herz. Schlägt los. Erst noch unregelmäßig. Ius drückt mit einer Pinzette aufs Herz, gibt ihm so einen Rhythmus vor.
Dann schlägt es im Takt. Wie eben noch in der Frau.
Inzwischen legt das andere Team die Leber in eine Stahlschüssel voller Eis. Als die Ärzte auch noch die Nieren entnehmen, entsteht eine seltsame Leere im Bauchraum der Frau. Für manche Pfleger und Ärzte ist dieser Blick in den hohlen Körper das Schwerste an allem.
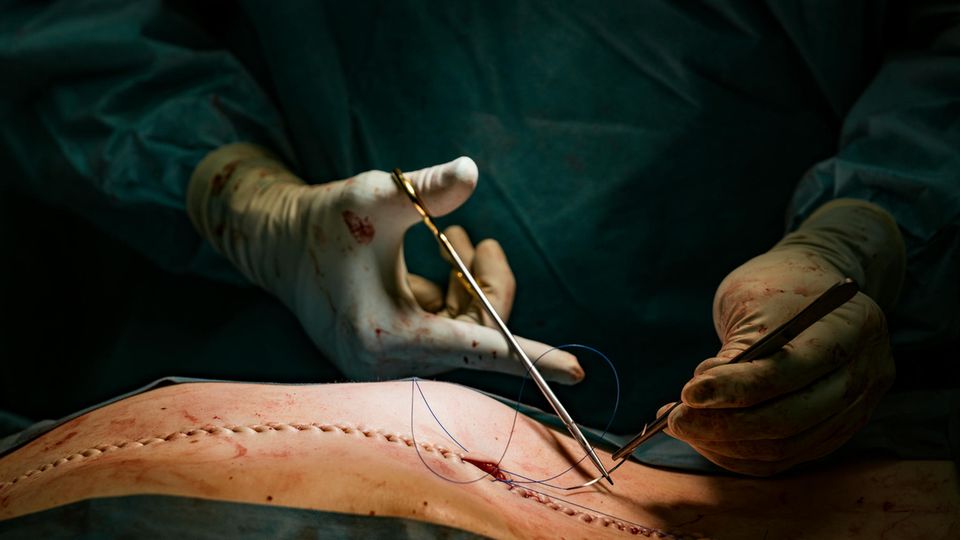
Ein Bauchchirurg näht den Oberkörper zu. Zuletzt bleibt nur ein langes Pflaster sichtbar. Der Bauch wirkt etwas flacher als vor ein paar Stunden.
Am Kopf der Frau beginnt jemand, die Augen zu entnehmen. Ein junger Angestellter der Deutschen Gesellschaft für Gewebespenden, das Pendant zur DSO.
"Nehmen Sie die Hornhaut ab?", fragt ihn eine OP-Schwester. Für sie ist es heute das erste Mal.
"Ich nehme das ganze Auge mit”, sagt der Mann. Die Hornhaut werde später in der Klinik vom Auge gelöst.
"Ach so”, sagt die Frau.
"Aber ich setze ihr danach Glasaugen ein."
Mit Klammern öffnet er die Augenlider. Zieht nacheinander die Augäpfel heraus, trennt Muskeln und Nervenbahnen ab und legt die murmelgroßen Augen in zwei transparente Röhrchen. Es dauert nur ein paar Minuten. Ihre Lider werden verschlossen.
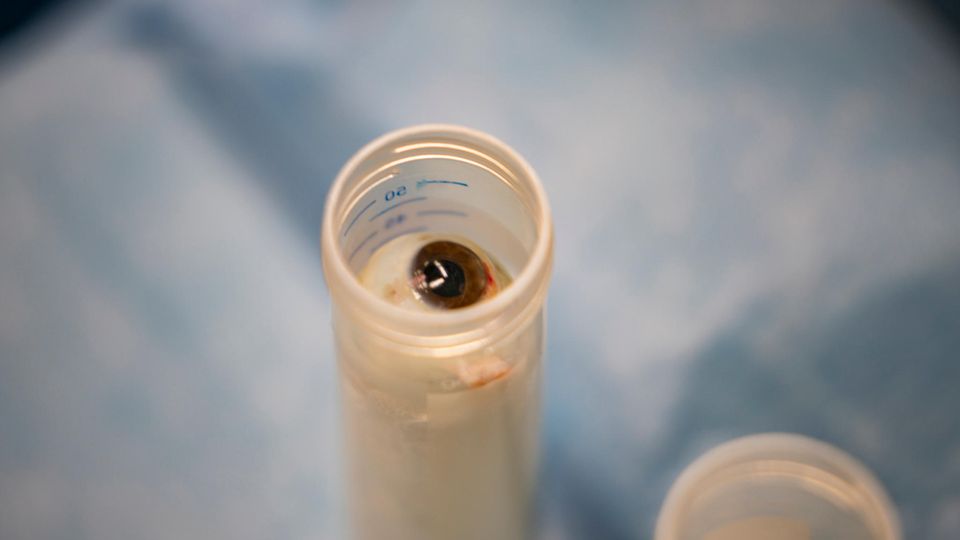
Viele Menschen wollen nicht Organspender werden, aus Angst, ausgeweidet zu werden. Daher kann jeder auf dem Ausweis notieren, was er genau spenden will, ob nur das Herz, nur die Leber, was auch immer. Felix, der bei dem Raserunfall sein Leben verlor, war bereit, seine Organe zu spenden, aber nicht sein Gewebe, auch nicht die Augen. Die Frau aber hatte kein Organ und kein Gewebe ausgeschlossen. Sie war bereit, alles zu geben, was andere Menschen brauchen. Manchmal entnehmen Ärzte je nach Bedarf auch noch Knochen, Haut oder Blutgefäße.
Um kurz nach zwei Uhr schiebt das Herzteam die Box aus dem Saal. Sie warten nicht, bis die Operation ganz vorbei ist.
Das Herz bricht immer als Erstes auf.
Die Maschine schenkt dem Team zwar Zeit, doch wie viel genau, das wissen die Ärzte nicht. Ius hat gelesen, dass ein Herz schon einmal 16 Stunden in der Box überstanden haben soll. Aber wie viel Risiko will man eingehen?
Lieber beeilen sie sich, auch wenn sie schon längere Reisen mit der Box absolviert haben als heute, aus Belfast nach Hannover zum Beispiel. Das war ihr Rekord.
Im Aufzug nach unten herrscht Erleichterung. Handwerklich sei eine Herzentnahme zwar leichter als eine Bypassoperation, sagt Ius, aber das Gefühl, das Herz sicher in der Box zu haben, euphorisiert. Was gibt es Wertvolleres als dieses Herz?

Es ist drei Uhr in der Nacht, als das Herz-Team wieder in den Krankentransporter steigt, der es zurück nach Hannover bringt.
Mit Blaulicht rasen die Ärzte und das Herz über die Autobahn.
Das Team ist stolz auf die Arbeit dieser Nacht. Er liebe seinen Beruf, wird Ius Wochen später ausgeschlafen in seinem Büro sagen. "Jeder Job ist wichtig, jeder hat seine Rolle, auch der plastische Chirurg, aber wenn ich Brüste größer mache, dann hat das nicht dieselbe Wirkung."
Er weiß, dass die Transplantationsmedizin in der Krise steckt, nicht nur weil es zu wenige Organe gibt, sondern vor allem, weil an mehreren Kliniken Akten von Kranken manipuliert wurden, damit sie schneller Organe bekommen. "Wenn irgendein Idiot die Daten fälscht", sagt er, "dann ist das die Schuld dieses Idioten, aber deswegen ist nicht die ganze Transplantationsmedizin schuldig."

Am Morgen erreicht der Transporter Hannover. Sie schieben die Box durch den Haupteingang. Nehmen den Aufzug in den vierten Stock. Öffnen die OP-Tür.
"Moin, da seid ihr ja!", rufen ihnen die Kollegen entgegen.
7. Die Transplantation
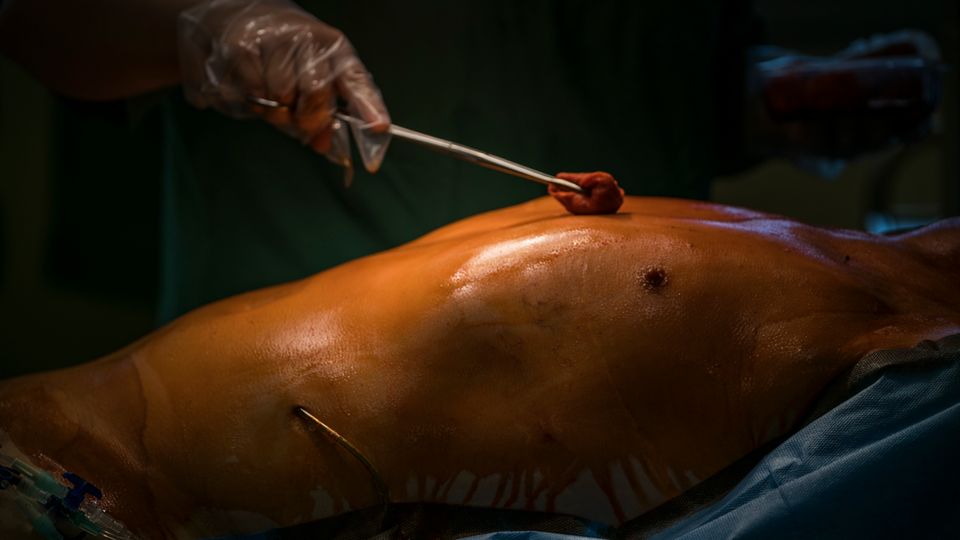
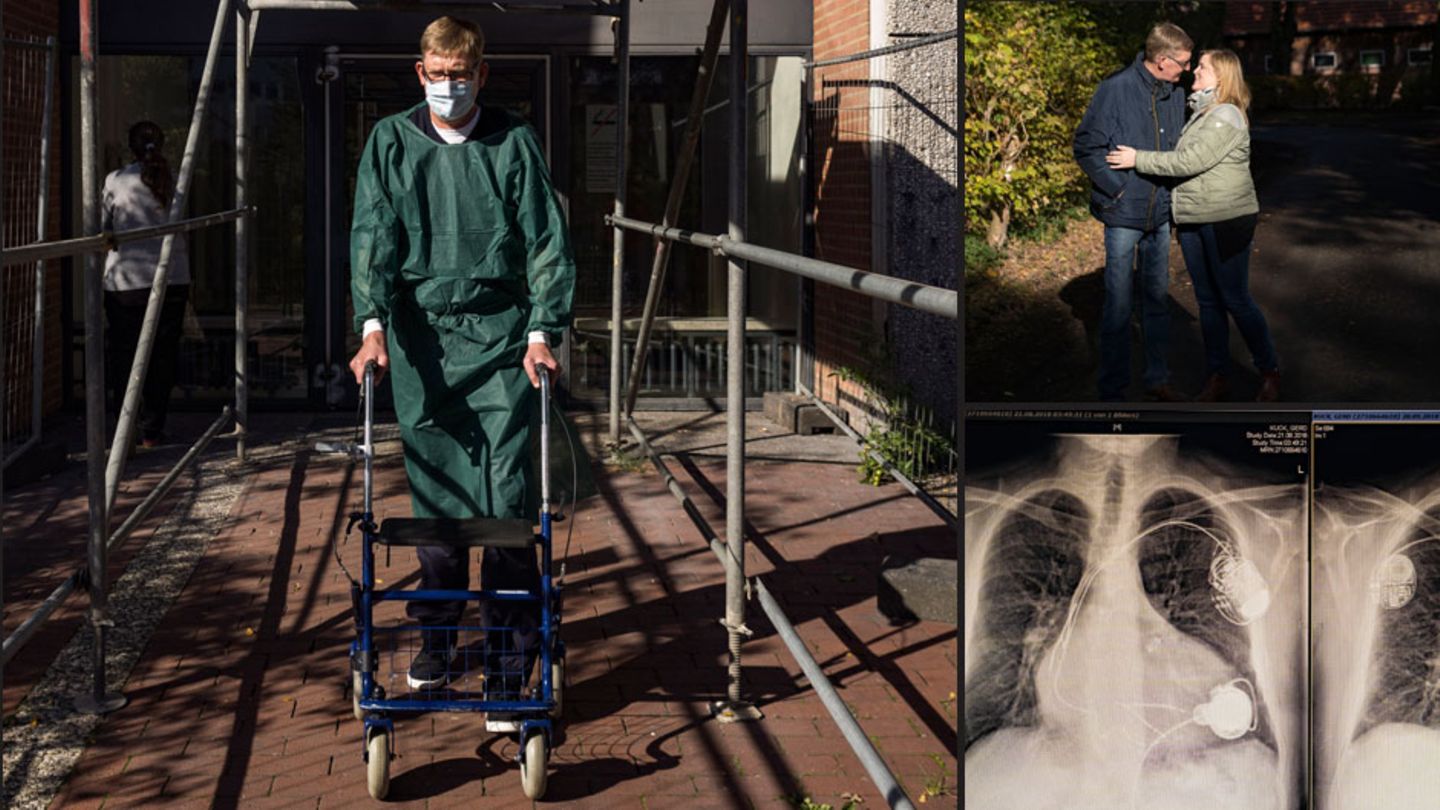
Dieses Dossier begann mit Gerd, dem fast zwei Meter großen Mann, der so dringend ein Herz braucht. Gerd wartet Monate später noch immer in der Klinik in Bad Fallingbostel. Immer noch gibt es kein Herz für ihn.
Seine Kraft und Hoffnung schwinden. Als er sich den Flur entlangschleppt, geht ihm alle paar Meter die Puste aus. Er hat sich abgekapselt, redet kaum noch mit den anderen Patienten in der Klinik. Eine Woche lang geht er nicht zum Mittagessen. Die Anwendungen lässt er sausen. Er ist kurz davor, abzubrechen. Er liegt auf seinem Bett, eine Infusion läuft in seinen Arm, ein Medikament, das die Schlagkraft seines Herzens stärken soll. "Das hier soll nicht mein Hospiz werden", sagt er.
Das Zureden der Ärzte hat er satt. Draußen kündigt sich der Herbst an, fast zehn Monate wartet Gerd nun schon hier.
Es ist der 5. September 2018, um 4.30 Uhr, als Gerd uns eine Whatsapp schreibt. Es sei soweit.
Ein Herz. Endlich.
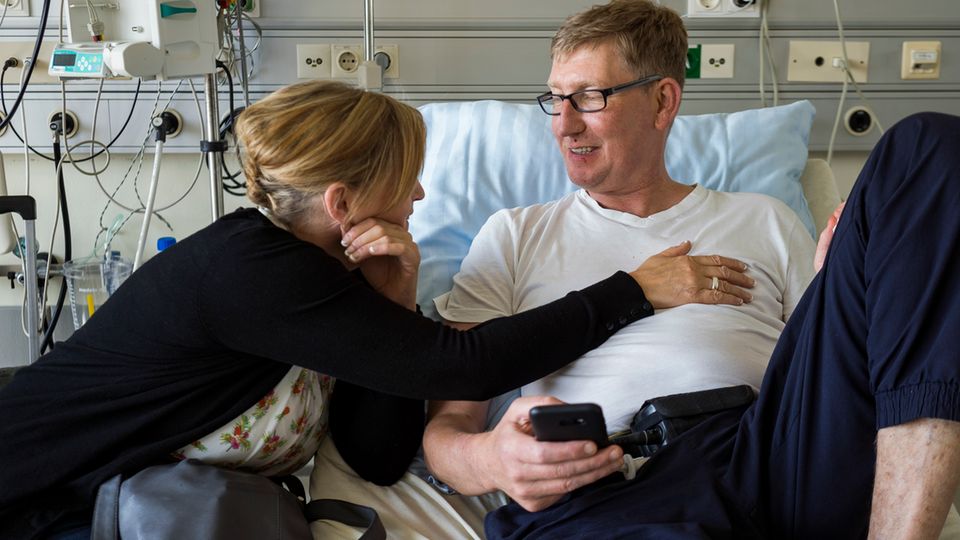
Stunden später liegt Gerd in einem Vier-Bett-Zimmer der Uniklinik und wartet auf die OP. Das Entnahmeteam sei schon unterwegs, hat ihm der Oberarzt gesagt. Vor ein paar Wochen war er schon einmal so weit. Da hatten sie Gerd auch hierher gebracht und für die Transplantation vorbereitet, um dann doch noch alles abzusagen. Weil das Spenderherz nicht stark genug war. Gerd hofft, dass es diesmal klappt.
Ein paar Stunden später schieben sie ihn zum Aufzug Richtung OP. Seine Frau Insa läuft neben dem Bett, hält ihm die Hand. Im Einleitungsraum warten schon die Anästhesisten. Insa geht mit rein. Als sie ein paar Minuten später wieder herauskommt, schaut sie noch einmal zurück, dann schließt sich die Tür. Sie weint und lächelt.
Sie habe Gerds Angst gespürt, sagt sie, seinen kalten Schweiß. Er habe gezittert.
Um 14 Uhr liegt Gerd auf dem OP-Tisch. "Boah, war der erleichtert, als er endlich eingeschlafen ist", sagt die OP-Schwester später.
Der Herzchirurg Sebastian Rojas von der Medizinischen Hochschule Hannover erklärt, wie ein Herz konserviert und transplantiert wird.
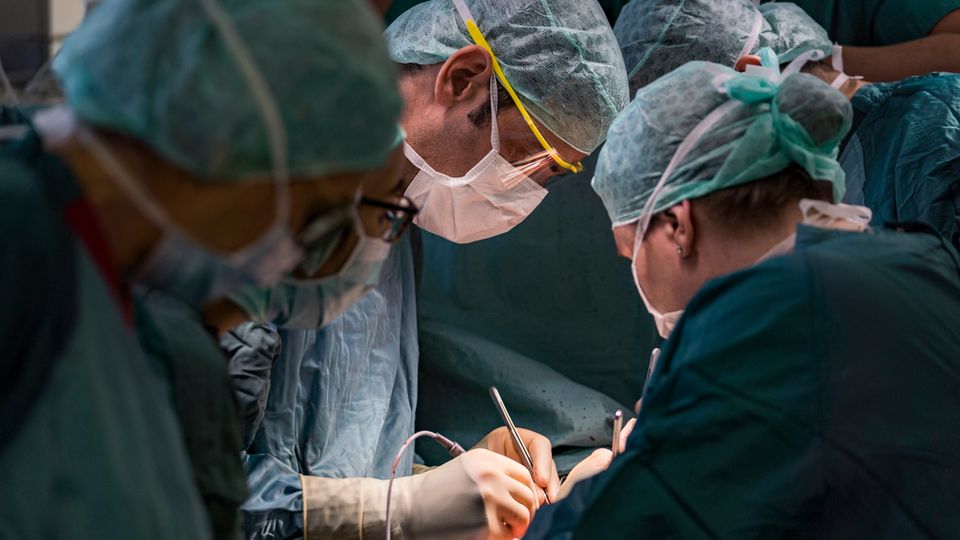
Im Saal ist alles weiß ausgeleuchtet. Man sieht nur Gerds Oberkörper, Kopf und Beine sind abgedeckt. Neun Menschen versammeln sich um ihn, drei Chirurgen, zwei Anästhesisten, drei OP-Pflegerinnen und ein Kardiotechniker, der die Maschinen bedient.
Das Spenderherz ist noch unterwegs, aber die Chirurgen beginnen schon mit ihrer Arbeit. Öffnen Gerds Brustkorb.
Die Stimmung ist gut. Sie unterhalten sich über Gebrauchtwagen und die Führerscheinprüfung eines syrischen Kollegen, während sie Gerds Gefäße freilegen.
Chef am Tisch ist heute der Chirurg Gregor Warnecke. Er ist Professor, Leiter des Transplantationsprogramms der Uniklinik. Es ist eines der größten Europas. Er und sein Team legen nun Gerds Herz, die umgebenden Gefäße und das Kunstherz frei. Es ist eine mühsame Arbeit mit Pinzette und Skalpell, das Gewebe hat das Kunstherz und die Kabel umwachsen. Überall ist Narbengewebe, sie müssen es vorsichtig vom Herzmuskel und den Gefäßen lösen.
Als sie soweit sind, schließen sie Gerd an die Herz-Lungen-Maschine an. Die Maschine ist eine Anlage aus Schläuchen, Pumpen und Filtern, sie überbrückt die Zeit, in der das alte Herz schon außer Funktion gesetzt, das neue aber noch nicht eingepflanzt ist.
Um 16.30 Uhr kommen zwei Chirurgen mit der Box herein. Einer der beiden ist Fabio Ius, der Chirurg, der damals auch das Herz der jungen Frau herausoperiert hat. Dieses Mal ist das Herz, das er mitbringt, deutlich größer.
Ethiker nennen die Organspende auch das Verteilen von Lebenschancen. Das Herz in der Box ist Gerds einzige Chance. Es ist die letzte und größte Spende eines ihm unbekannten Mannes, der keine Chance mehr hatte, aber ihm eine schenkt.
Doch plötzlich bricht Hektik aus. Gerds Brustkorb füllt sich mit Blut.
Es ist der Moment, als Warnecke den Herzschrittmacher, der Gerds altes Herz ans Schlagen erinnerte, herauszieht. Sie stellen alle Sauger in Gerds Brusthöhle auf maximale Kraft. Wenn die großen Gefäße rund um das Herz beschädigt werden, kann ein Mensch innerhalb von Minuten verbluten.
"Jetzt muss das hier funktionieren!", ruft Warnecke und greift tief in den Blutsee. Sucht nach dem Leck. Wahrscheinlich hat sich beim Rausziehen des Schrittmachers eine Kanüle von einer großen Vene gelöst. Warnecke bekommt sie zu packen, befestigt sie wieder. Die Sauger pumpen den See aus Blut aus Gerds Brustkorb. Eine Minute später ist wieder Ruhe eingekehrt.
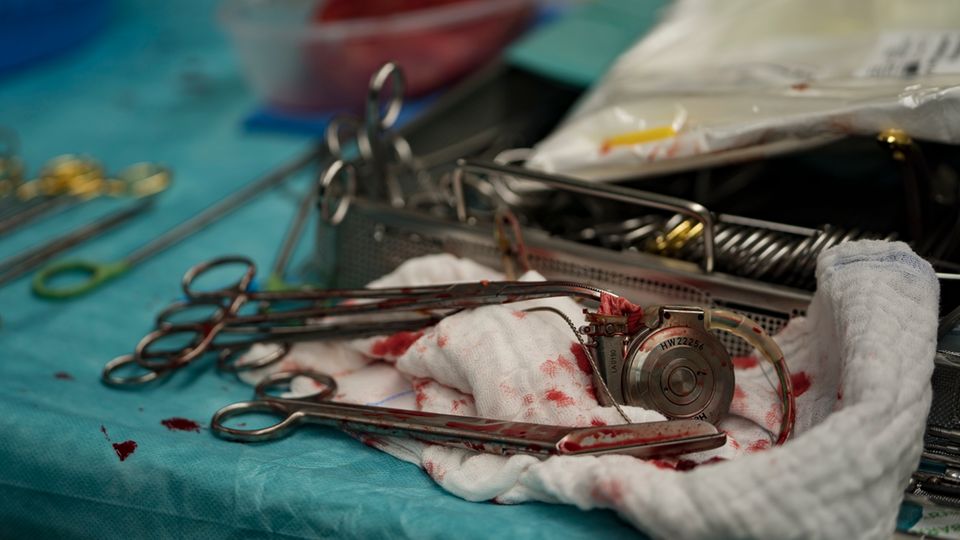
Um 17.15 Uhr legt Warnecke Gerds altes Herz in eine Stahlschüssel. An den Rändern ist es schwarz, vom Stromskalpell versengt. Das neue Herz liegt bereit. Es schimmert rosig.
Warnecke näht mit blauem Faden die Hauptschlagader am neuen Herzen fest, drückt auf das Organ, schüttelt es, damit alle Luft entweicht. Er sticht mit einer Nadel oben in die Herzspitze, wartet, bis nach Sekunden nur noch Blut aus dem Loch heraussprudelt, dann näht er das Loch zu.
Um 18.40 Uhr, Abendlicht scheint durch das Fenster, macht Gerds neues Herz seinen ersten Schlag.
Es schlägt am Anfang unregelmäßig. Macht immer wieder Pausen. Sekundenlang.
Warnecke klopft mit seiner Pinzette dagegen. Bei jedem Stups schlägt es, als würde es sich erschrecken. Die Chirurgen wissen, dass ein transplantiertes Herz Zeit braucht, um Fahrt aufzunehmen. Deswegen läuft die Herz-Lungen-Maschine weiter. Diese Phase ist die entscheidende. Funktionieren Gerd und das Herz gemeinsam?
Die Chirurgen geben dem Herzen Zeit, sich an den Körper zu gewöhnen und daran, dass es wieder pumpen muss. Warnecke und sein Team machen eine Pause. Lassen Gerd mit offener Brust zurück, der Anästhesist und die OP-Pfleger bleiben im Saal.
Warnecke trinkt einen Kaffee. Er wirkt optimistisch. Gerds Werte sind gut. Schon eine halbe Stunde später beginnt der Kardiotechniker, der die Herz-Lungen-Maschine steuert, die Leistung der Anlage zurückzufahren. "Aber bitte mit viel Liebe”, ruft ihm die Anästhesistin zu. "Sieht schön aus", sagt die Chirurgin.
Die Maschine ist aus, Gerd und das Herz schaffen es schnell allein.
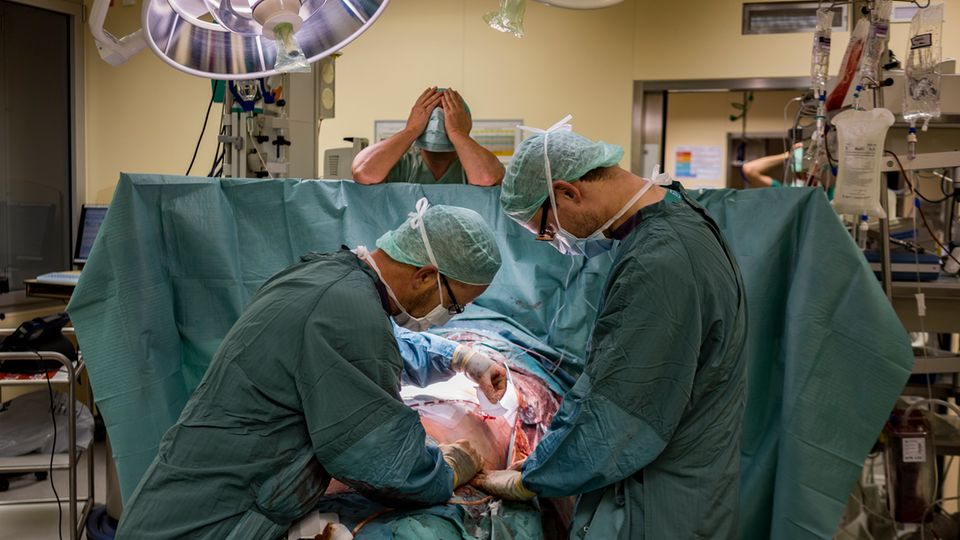
Sie lösen die Schläuche der Maschine, ziehen die mit Blut getränkten Tücher aus Gerds Oberkörper. Drehen die Kurbel, die seinen Brustkorb offen hält, die Rippenbögen schließen sich. Sie nähen sie mit einem Draht aus Titan zusammen. Mit einem Faden verschließen sie die Haut.
Um kurz vor 23 Uhr schieben sie Gerd auf die Intensivstation. Alle sind gelöst.
8. Das neue Leben

"Es fühlt sich alles so unwirklich an", schreibt uns Gerds Frau per SMS am Mittag danach. Sie war geschockt, als sie ihn das erste Mal auf der Intensivstation gesehen hat. Der ganze Körper aufgeschwommen, die Beatmungsmaschine pumpte. Doch ein paar Tage später ziehen die Ärzte den Schlauch aus seinem Hals.
Eine Woche nach der OP wird Gerd von der Intensiv- auf eine Beobachtungsstation verlegt. Und Ende September, drei Wochen nach der OP, nimmt er das Handy wieder selbst in die Hand und schreibt uns eine Whatsapp: "Hallo, jetzt geht’s mir schon wieder besser. kleine Schritte aber in die richtige Richtung".
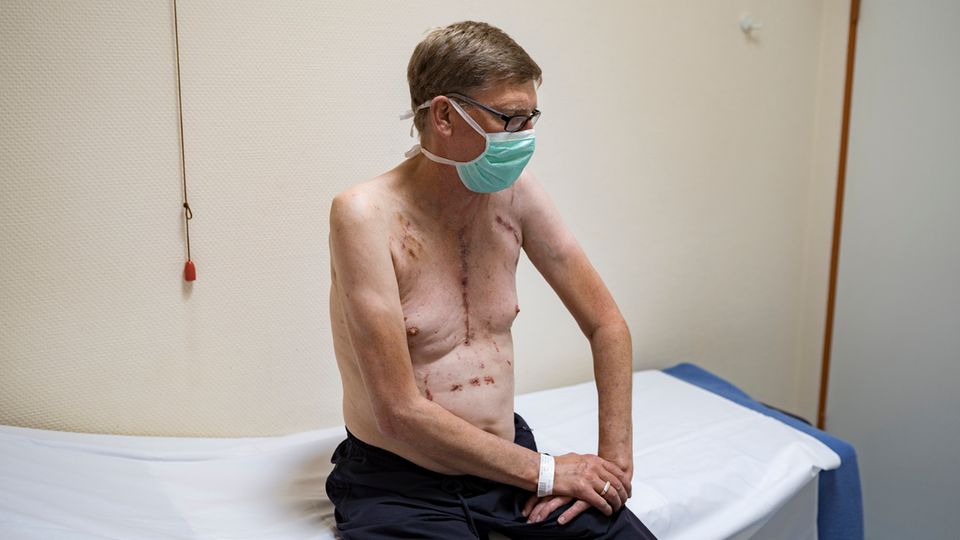
Tage später tritt er aus der Klinik in die Herbstsonne. Der Wind bläst ihm ins Gesicht. "Herrlich!”, sagt er. Er hält sich an einem Rollator fest, trägt Kittel und Mundschutz, um sich vor Keimen zu schützen. Seine Schritte sind klein. Er ist dünn geworden. Sein Gewicht schoss von 91 Kilogramm vor der OP auf fast 120 danach. Jetzt ist das Wasser wieder raus, und er wiegt 83. "Pommesbeine”, sagt er.
Das erste Mal seit Jahren führen kein Schlauch und kein Kabel mehr in Gerds Körper.
Er habe gar nicht mehr aus der Dusche rausgewollt, sagt er.
Seine Hände zittern noch. "Das sind die Immunsuppressiva, damit mein Körper das Herz nicht abstößt. Ich lass mir den Kaffee jetzt nur halb voll geben."

Auf Whatsapp ändert er seinen Status. Vorher stand da "Unter Strom", jetzt "Ohne Akkus". Er wird in die Reha verlegt. Die Tage dort füllen sich mit Massagen, Moorpackungen, Ergometer-Training, Treppenlaufen. Er feiert seinen 52. Geburtstag.
Am 31. Oktober – 359 Tage nachdem Gerd den Rohbau seines Hauses verließ – kommt er wieder heim. Seine Frau und seine Tochter braten ihm ein Schnitzel, dazu Pommes.
Er überlegt, der Spenderfamilie bald einen Brief zu schreiben. Seit einer Gesetzesänderung im April 2019 ist es der Deutschen Stiftung Organtransplantation erlaubt, solche Briefe in anonymer Form weiterzuleiten. Er weiß nichts von seinem Spender. Aber er fragt sich, wie es den Hinterbliebenen geht.
Im Schnitt leben Herztransplantierte nach ihrer OP noch etwa zehn Jahre. Gerd ist vorsichtig, isst keinen frischen Salat, das Steak nur, wenn es durchgebraten ist, weil jeder Erreger gefährlich sein könnte. Er mag sich nicht vorstellen, dass er noch einmal ein neues Organ brauchen könnte.
Ende Januar 2019 fängt er wieder an zu arbeiten. Im Einzelbüro, damit er sich nicht bei jedem hustenden Kollegen ansteckt. Sein Mut nimmt langsam zu. Er hat sogar schon ein Basketballspiel besucht. In einer Halle mit fast 6000 Menschen.
Im Mai war er das erste Mal wieder segeln.
Sein Herz schlägt 79 Mal pro Minute, es hat sich an Gerd gewöhnt. "Ich fühle eine tiefe Demut", sagt er. "Ich werde auf das Herz aufpassen."gerd_seglet
Veröffentlicht am 25. Juli 2019, aktualisiert am 24. Januar 2020
Autor, Recherche & Konzept: Dominik Stawski
Fotos und Videos: Patrick Junker
Redaktion: Arne Daniels, Dagmar Gassen, Patrick Rösing, Dominik Stawski
Videoschnitt: Patrick Junker, Florian Saul
Produktion: Patrick Rösing
Bildredaktion: Stephanie Harke
Grafik: Vladislav Estrin
Entwicklung: Per Rabe
Dokumentation: Cornelia Haller