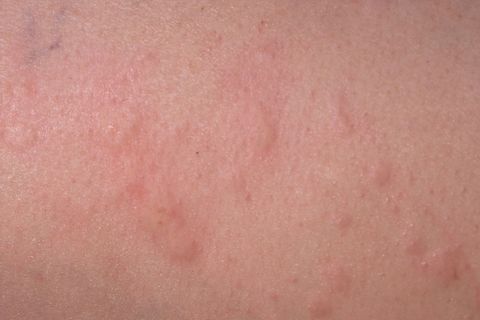
Auch bei Kindern kann eine Vielzahl von Stoffen eine Allergie und verschiedene Beschwerden auslösen, von Hautausschlag über Atemnot bis hin zu Magen-Darm-Beschwerden. Das Immunsystem reagiert dabei überempfindlich auf an sich harmlose Stoffe - und zwar so, als ginge es darum, einen gefährlichen Eindringling zu bekämpfen: Die Haut entzündet sich, die Augen tränen, die Atemwege verengen sich, die Nase läuft. Dabei gibt es nichts gar zu bekämpfen, der Körper schadet sich mit seiner Überreaktion nur selbst.
Keine Allergie gegen unbekannte Stoffe
Ein überempfindliches Immunsystem wird vererbt: Wenn beide Eltern eine Allergie haben, liegt das Risiko für das Kind, ebenfalls eine zu entwickeln, bei rund 50 Prozent. Ist nur ein Elternteil betroffen, verringert sich die Wahrscheinlichkeit, dass das Kind erkrankt, auf etwa 30 Prozent.
Ob tatsächlich eine Allergie entsteht, ist aber nicht nur eine Frage der Gene. Vielmehr muss ein Auslöser aus der Umwelt hinzukommen. Erst wenn das Kind häufig mit bestimmten Stoffen in Berührung kommt, kann es eine entsprechende Sensibilisierung dagegen entwickeln. Wer nie zuvor Erdbeeren gegessen hat, kann auch nicht allergisch auf sie reagieren.
Zu viel Hygiene?
Allergien sind unter Kinder weit verbreitet: An allergischem Asthma sind etwa 650.000 Kinder in Deutschland erkrankt, an Heuschnupfen fast eine Million. Während Säuglinge vor allem von Nahrungsmittelallergien betroffen sind, leiden Vorschulkinder am meisten unter Atemnot und Pollenallergie.
Warum sich seit den 60er Jahren die Zahl der Allergiker im Zehn-Jahres-Rhythmus verdoppelt hat, wissen Forscher nicht. Einige sehen den westlichen Lebensstil als Ursache: Hausstaubmilben finden in Teppichen und Polstermöbeln ideale Lebensbedingungen, isolierte Wände und doppelt verglaste Fenster lassen Schimmelpilze gedeihen.
Andere Wissenschaftler meinen, Menschen würden zuviel waschen, putzen, desinfizieren. Das Immunsystem des Kindes brauche aber Keime, um überhaupt zu lernen, sie zu bekämpfen. Ein geübtes Immunsystem sei dann auch gegen Allergien gut gerüstet. Viele Studien stützen diese Hygiene-Hypothese: Kinder entwickeln zum Beispiel seltener Asthma, wenn sie als Babys oft erkältet waren.
Gesunder Dreck auf dem Bauernhof
Andere Untersuchungen bestätigen die Hygiene-Hypothese indirekt. Kinder, die deren Eltern es mit der Hygiene nicht übertreiben, entwickeln weniger Allergien. Ebenso Kinder, die früh in Krippen kommen, viele Geschwister haben oder auf dem Bauernhof groß werden.
Mit der Situation der Kinder vom Bauernhof haben sich Fachleute besonders intensiv beschäftigt. Sie fanden in dem Staub der Ställe und in den Matratzen der Betten erhöhte Konzentrationen von Endotoxinen. Das sind Gifte von Bakterien. Die Forscher vermuten, dass das Immunsystem sich im ständigen Kampf mit Mikroben besonders gut entwickelt.
Symptome
Eine Allergie kann sich sehr unterschiedlich äußern. Manche Beschwerden lassen sich relativ leicht einer bestimmten Allergie zuordnen, andere weniger:
- Wenn die Augen jucken und tränen, spricht das für Heuschnupfen.
- Ist es die Nase, die verrückt spielt, deutet das auf Heuschnupfen oder einen allergischen Dauerschnupfen hin.
- Juckt es im Gehörgang, im Mund oder im Rachen, kann es sich um Heuschnupfen oder eine Nahrungsmittelallergiehandeln.
- Wenn Ihr Kind über ein Engegefühl im Brustkorb klagt, hustet oder keine Luft bekommt, ist wahrscheinlich Asthma die Ursache.
- Hautprobleme wie juckender, nässender oder trockener Ausschlag sprechen für Neurodermitis.
- Rote Quaddeln oder geschwollene Stellen auf der Haut deuten eher auf eine Nahrungsmittelallergie hin.
- Hat Ihr Kind Bauchkrämpfe und Durchfall, ist ihm übel oder erbricht es sogar, kann eine Nahrungsmittelallergie dahinter stecken.
Diagnose
Um herauszufinden, was die Beschwerden des Kindes auslöst, erkundigt sich der Arzt zunächst bei den Eltern genau nach den Lebensumständen des Kindes, wie Sie leben und wo, auf dem Land oder in der Stadt, ob es Haustiere gibt oder ob im Haus geraucht wird. Er fragt auch, ob auch andere Familienmitglieder Allergien haben oder ob ihnen ein Zusammenhang aufgefallen ist zwischen dem Auftreten der Beschwerden und dem Kontakt zu einem bestimmten Stoff oder Nahrungsmittel, einem Aufenthaltsort oder einer Jahreszeit. Außerdem wird er wissen wollen, wie schnell sich die Symptome gezeigt haben: sofort? Nach einigen Stunden oder Tagen?
Lungenfunktionstest: ins Röhrchen pusten
Nach dem Gespräch untersucht der Allergologe das Kind und achtet dabei besonders auf jene Stellen, an denen sich die Beschwerden äußern: die Haut, den Rachen, die Augen. Dann folgen weitere Untersuchungen. Bei Verdacht auf Asthma oder überempfindliche Atemwege etwa überprüft er die Lungenfunktion. Bei der sogenannten Spirometrie atmet und pustet das Kind in das Mundstück eines Messgerätes. Hiermit wird die Kraft, mit der das Kind ein- und ausatmet sowie die Menge der geatmeten Luft pro Zeiteinheit gemessen. Ab vier, fünf Jahren sind Kinder in der Lage, bei so einer Untersuchung mitzumachen. Für Babys gibt es Kliniken, die sich auf Lungenfunktionstests bei Säuglingen spezialisiert haben.
Allergietests: tupfen, pieksen und kleben
Um herauszufinden, auf welchen Stoff das Kind reagiert, wird der Arzt Allergietests durchführen. Das geht auch bei Säuglingen.
Beim Pricktest tupft die Arzthelferin verschiedene Flüssigkeiten auf den Unterarm des Kindes und sticht sie in die oberste Hautschicht. Die Tropfen enthalten geringe Spuren der gängigen Allergie-Auslöser: Blütenpollen, Katzenhaare, Kot von Hausstaubmilben, Chemikalien. Nach etwa 15 Minuten ist der Test beendet. Hat sich an einer Stelle eine Quaddel gebildet, ist das ein Zeichen dafür, dass der Stoff eine Allergie auslösen kann. Säuglinge und Kleinkinder reagieren aber weniger stark als Erwachsene auf diesen Test, weil ihr Abwehrsystem noch nicht so gut ausgebildet ist.
Der Patchtest funktioniert ähnlich. An Stelle der Tropfen auf den Arm gibt es ein Pflaster auf den Rücken. Nach einem oder zwei Tagen kann der Arzt ein Ergebnis ablesen: Auch hier geben Rötungen Hinweise auf mögliche Allergie-Auslöser. Dieser Test ist vor allem bei Kindern mit Neurodermitis sinnvoll.
Bluttest: Auf der Suche nach Antikörpern
Mit einem Bluttest kann der Arzt feststellen, ob das Immunsystem des Kindes überempfindlich reagiert. Er schickt eine Blutprobe ins Labor, wo der sogenannte IgE-Test gemacht wird: Die Laboranten suchen mit speziellen Methoden nach dem Immunglobulin E (IgE). Dieser Antikörper wird immer dann gebraucht, wenn der Körper beispielsweise von Würmern und anderen Parasiten befallen wird. Menschen mit übereifrigem Immunsystem haben aber auch ohne diese Parasiten sehr viel IgE im Blut. Dieser Test eignet sich vor allem für ein kleines Kind, dem Sie umfangreiche Tests an der Haut nicht zumuten wollen.
Provokationstest: auf Konfrontationskurs
Der Provokationstest erfordert umfangreiche Mitarbeit von Eltern. Er kommt vor allem dann zum Einsatz, wenn der Allergologe eine Nahrungsmittelallergie vermutet. Die lässt sich durch andere Tests oft nicht abklären. In der ersten Phase, der so genannten Auslass-Phase, streicht er alle verdächtigen Lebensmittel vom Speiseplan des Kindes. Daraufhin sollten sich die Symptome bessern. Wenn das Kind das verdächtigte Nahrungsmittel dann wieder zu sich nimmt, müssten sich die Beschwerden wieder verschlimmern.
So sinnvoll alle diese Untersuchungen sind - ein Testergebnis alleine, ob positiv oder negativ, genügt nicht, um mit Sicherheit den Auslöser zu identifizieren. Wenn das Kind auf einen bestimmten Stoff mit Jucken, Quaddeln, roten Augen oder ähnlichem reagiert, ist das kein endgültiger Beweis für eine Allergie. Manchmal sind Antikörper zu entdecken, ohne dass entsprechende Symptome vorliegen. Umgekehrt kann ein Test auch negativ ausfallen, obwohl der getestete Stoff die Allergie bei Ihrem Kind auslöst. Erst wenn mehrere Tests, unter anderem Provokationstests, positiv ausgefallen sind und zum gleichen Ergebnis geführt haben, ist eine entsprechende Allergie wahrscheinlich.
Therapie
Kinder sind keine kleinen Erwachsenen. Dieser Satz gilt zwar prinzipiell, besonders aber bei Kindern mit Allergie. Gehen Sie daher zu einem Arzt, der sich auf die Behandlung von Allergien bei Kindern spezialisiert hat. Solche pädiatrischen Allergologen kennen in der Regel die neuesten Therapien und können Sie am besten beraten.
Wichtig ist, dem Kind zusammen mit dem Arzt zu erklären, wie es seine Allergie-Auslöser im Alltag vermeiden kann. Diese sogenannte Karenz ist der Kern jeder Allergietherapie.
Bei manchen Auslösern, etwa Bienengift und Pollen, kann eine sogenannte Hyposensibilisierung helfen. Hierbei bekommt das Kind in regelmäßigen Abständen kleinste Mengen des Allergens verabreicht - in wöchentlich steigender Dosis. In der Fachsprache heißt die Behandlung Subkutane Immuntherapie (SCIT), wenn der Auslöser per Spritze injiziert wird. Werden dem Kind Tabletten oder Tropfen unter die Zunge gegeben, spricht man von der Sublingualen Immuntherapie (SLIT). Ziel der Therapie ist es, das Immunsystem schrittweise an den Auslöser zu gewöhnen, so dass er ihn irgendwann toleriert. Die Behandlung dauert meist drei Jahre und wird bei Kindern erst ab fünf Jahren eingesetzt - außer bei einer Insektengiftallergie, da vielleicht auch schon früher.
Medikamente gegen Juckreiz und Entzündung
Bei manchen Allergien verschreiben Ärzte auch Medikamente, die sogenannte Antihistaminika oder Kortison enthalten. Beide Wirkstoffe können die Beschwerden lindern, weil sie die Folgen der allergischen Reaktion eindämmen. Die Ursachen der Allergie bekämpfen sie aber nicht.
Antihistaminika blockieren die körpereigene Substanz Histamin - sie ist es, die etwa das Jucken verursacht. Kortison ähnelt dem Hormon, das der Körper selbst in der Nebenniere produziert, und hilft bei Neurodermitis, Heuschnupfen und Asthma, weil es Entzündungen auf der Haut und in der Lunge zurückgehen lässt.
Die Angst der Eltern vor Kortison
Viele Eltern fühlen sich nicht wohl damit, ihrem Kind Kortison zu geben, oder lehnen es sogar ab. Aus gutem Grund: Prinzipiell kann Kortison schwere Nebenwirkungen mit sich bringen. Blutdruck und Blutzucker können steigen, die Haut kann dünner, die Knochen können brüchiger werden. Besonders problematisch ist, dass Kortison das Wachstum hemmen kann. Häufig sammelt sich auch Wasser im Körper, etwa im Gesicht. Ärzte sprechen dann von einem Mondgesicht.
Ob solche schweren Nebenwirkungen auftreten, hängt vor allem davon ab, wie und wie viel Kortison in den Körper gelangt: Gespritzt oder in Tablettenform verabreicht sind die Nebenwirkungen stärker als bei einer Salbe, die auf die Haut aufgetragen wird.
Problematisch bei Tabletten ist, dass die Konzentration darin viel höher ist als bei einer Salbe. Über den Dünndarm gelangt der Wirkstoff direkt ins Blut. Aufgrund möglicher Wachstumsstörungen sollten Kinder daher nur sehr gering dosierte Mittel einnehmen. In bestimmten Fällen kann Kortison ihnen aber das Leben retten, etwa bei einem schweren Asthma-Anfall oder einem lebensbedrohlichen allergischen Schock.
Bei Asthma verschreibt der Arzt vielleicht auch ein Kortisonspray. Der Pulvernebel setzt nur sehr kleine Mengen des Wirkstoffes frei, der auf die Schleimhaut der Atemwege gelangt. Er geht kaum ins Blut über, daher sind die Nebenwirkungen weniger schwer. Auch Nasentropfen gegen Heuschnupfen oder Salben gegen Neurodermitis enthalten wenig Kortison. Die Konzentration in der Salbe ist so gering, dass nur kleine Mengen die Haut durchdringen und ins Blut gelangen. Dennoch sollte ein Kind diese Präparate nur über einen begrenzten Zeitraum nehmen.
Tipps
Stillen Sie Ihr Kind so lange wie möglich, am besten vier bis sechs Monate und ohne Brei zuzufüttern. Muttermilch enthält nur sehr wenige körperfremde Eiweiße, auf die das Baby allergisch reagieren könnte.
Mit püriertem Gemüsebrei sollten Sie vorsichtig und langsam anfangen, etwa ab dem vierten bis sechsten Monat. Geben Sie dem Kind jedes neue Lebensmittel einzeln und in kleinen Mengen und probieren Sie das ein paar Tage aus. Babys brauchen keinen abwechslungsreichen Speiseplan.
Staubfänger raus!
Vermeiden Sie alles, was eine Allergie fördern kann. Rauchen zum Beispiel ist ein Risikofaktor für allergisches Asthma. Hausstaubmilben finden sich vor allem im Bett, aber auch in Gardinen, Teppichen und Kuscheltieren – halten Sie die Anzahl dieser Staubfänger möglichst gering.
Geben Sie Ihrem Kind nur in Ausnahmefällen Antibiotika. Bei Erkältung oder Grippe helfen sie ohnehin nicht. Diese Erkrankungen werden von Viren ausgelöst. Eine amerikanische Studie zeigte, welche Folgen es haben kann, wenn Babys in den ersten sechs Monaten mit Antibiotika behandelt werden: Im Schulalter erkrankten diese Kinder anderthalb Mal häufiger an Allergien und zweieinhalb Mal häufiger an Asthma als der Durchschnitt.
Expertenrat
Die Experten des stern.de-Ratgebers, Dr. Sabine Schmidt, Kinderärztin beim Präventions- und Informationsnetzwerk Allergie/Asthma, und Professor Ulrich Wahn, Direktor der Klinik für Kinderheilkunde an der Berliner Charité, beantworten Ihre Fragen:
Ich bin Allergikerin und schwanger. Ich weiß, wie wichtig das Stillen für mein Kind ist, um einer Allergie vorzubeugen. Was mache ich aber, wenn das Stillen nicht klappt?
In dem Fall sollten Sie Ihrem Kind spezielle Säuglingsmilch geben, so genannte hydrolisierte Milch, in der die Eiweiße aufgespalten sind. Sie haben dann nicht mehr den starken, Allergie auslösenden Effekt wie Eiweiße in normaler Kuhmilch oder in gängiger Säuglingsmilch auf Kuhmilchbasis. Der Nutzen stark hydrolisierter Milch wurde bei Kindern nachgewiesen, die aufgrund ihrer Veranlagung ein hohes Risiko für Neurodermitis hatten. Diese Milch ist sehr teuer, kann aber auf Rezept verschrieben werden. Die Krankenkassen übernehmen die Kosten.
Sogenannte hypoallergene oder HA-Milch ist als Anfangsnahrung günstiger. Die Eiweiße darin sind nicht ganz so klein aufgespalten wie in stark hydrolysierter Milch. Untersuchungen haben belegt, dass HA-Milch Allergien vorbeugen kann - allerdings nur bei einer Verwendung bis zum sechsten Monat. Wenn das Kind bis dahin keine allergischen Symptome entwickelt hat, kann es danach wie ein Kind ohne Allergieneigung ernährt werden.
Sollen Mütter während der Stillzeit auf bestimmte Lebensmittel verzichten, damit ihr Kind keine Nahrungsmittelallergie bekommt?
Wenn die Mutter selbst eine Nahrungsmittelallergie hat und deshalb eine Diät einhalten muss, sollte sie das auch in der Stillzeit tun. Liegt bei einem Kind ein besonders hohes Allergierisiko vor, kann eine Diät mit Verzicht auf bestimmte Nahrungsmittel von Nutzen sein. Der vorbeugende Effekt ist allerdings relativ gering. Zudem birgt das Weglassen bestimmter Nahrungsmittel das Risiko einer Fehlernährung der Mutter. Deshalb sollte eine Diät nie ohne Rücksprache mit dem Arzt durchgeführt werden.
Können Impfungen Allergien auslösen? Soll ich mein Kind impfen lassen, wenn es bereits eine Allergie hat?
Immer wieder hört man, dass Impfungen zum Beispiel Neurodermitis auslösen würden. Diese Annahme ist schlichtweg falsch. Bislang gibt es keine seriösen wissenschaftlichen Nachweise für diese Behauptung. Vielmehr dürfen und sollen Kinder, die an Neurodermitis erkrankt sind, nach Impfplan geimpft werden. Allerdings sollten die Eltern und der Arzt darauf achten, dass möglichst in einer stabilen Phase der Hautreizungen geimpft wird, da sich die Symptome sonst eventuell vorübergehend verschlechtern könnten.
Kinder mit Asthma sollten gegen Keuchhusten und Pneumokokken geimpft werden. Manche Impfstoffe enthalten Hühnereiweiß. Kinder, die an einer nachgewiesenen Hühnereiweißallergie mit schweren Symptomen oder Asthma leiden, sollten daher entweder unter stationärer Überwachung gegen Mumps-Masern-Röteln geimpft oder in den Praxisräumen anschließend noch bis zu eineinhalb Stunden beobachtet werden.