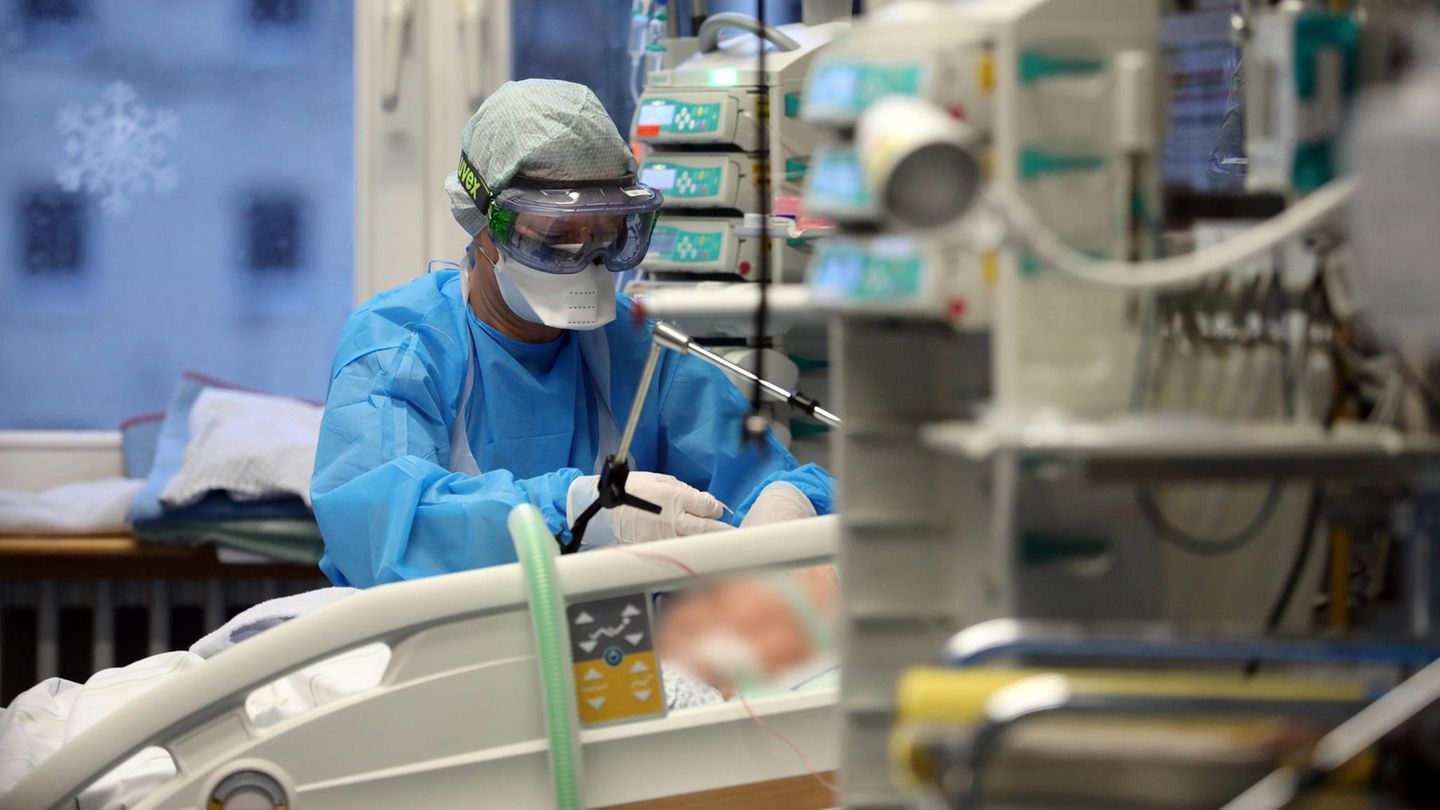
Herr Professor Walcher, auf den Intensivstationen liegen derzeit mehr als 4600 Corona-Patienten, Tendenz steigend. Wie erleben Sie in der dritten Corona-Welle die Stimmung unter den Intensivpflegekräften?
Die Stimmung ist recht angespannt. Seit mehr als einem Jahr ist keine normale Arbeit mehr zu leisten, die Pflegekräfte sind seit mehreren Monaten am Limit. Die Mitarbeiter haben das Wissen, dass jetzt die nächste Welle voll im Wachsen ist und wieder viele Wochen dauern wird. Man weiß, dass das Personal knapp ist, dennoch laufen gleichzeitig häufig Routine-OPs weiter und damit ist keine Unterstützung etwa von den Pflegekräften der Anästhesie zu erwarten. Dazu kommt, dass viele Patienten sterben; von den beatmeten älteren Patienten, die an einer extrakorporalen Membranoxygenierung (ECMO) hängen, bis zu jedem zweiten. (Anm.d.Red.: eine Maschine, die die Lungenfunktion unterstützt bzw. temporär ersetzt)
Es ist gut nachzuvollziehen, dass das die Mitarbeiter fertig macht, wenn man über viele Monate immer wieder Menschen sterben sieht, die man über Wochen gepflegt hat. Die Erlebnisse kann man nach der Tätigkeit in der Klinik nicht mit den Kleidern ausziehen. Das verändert einen Menschen. Die Mitarbeiter sind häufig ausgebrannt. Da hört man immer häufiger: "Ich kann einfach nicht mehr!" oder "So gern ich diesen schönen und anspruchsvollen Beruf ausübe, aber nach mehr als einem Jahr Pandemie kann ich einfach nicht mehr unter diesen Bedingungen weiterarbeiten". Das alles gibt sehr zu denken.
Im Interview
Prof. Dr. Felix Walcher ist Präsidiumsmitglied der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin (Divi). 2018 gründete er die interdisziplinäre und interprofessionelle Sektion "Perspektive Resilienz". Walcher ist zudem Direktor der Klinik für Unfallchirurgie des Universitätsklinikums Magdeburg.
Wie zeigt sich das konkret? Melden sich die Mitarbeiterinnen und Mitarbeiter krank?
Nein, die Mitarbeiter sind häufig sehr still, zu still. Es herrscht auf den Stationen ein emsiges Arbeiten. Mitarbeiter sind häufig chronisch überlastet und ziehen sich zurück. Nach der Schicht sind die Pflegekräfte körperlich und psychisch einfach fertig, denn die Arbeit unter Vollschutz, besonders mit FFP3-Maske und Schutzvisier, ist sehr anstrengend. Eigentlich müssten die Mitarbeiter alle 90 Minuten eine halbe Stunde Pause haben. Aber häufig kann diese Pause wegen Personalmangel in einer Acht-Stunden-Schicht nur einmal wahrgenommen werden. Davon gehen fünf Minuten ab fürs Ausziehen, bis zu zehn Minuten fürs Anziehen der persönlichen Schutzausrüstung (PSA). Bleiben noch etwa 15 Minuten fürs Essen. Die Pausen verbringen die Pflegekräfte aber auch wieder wegen Personalmangels meist allein. Die Isolation hält nach Dienstschluss wiederum draußen an. Das beschreiben viele Kollegen. Und dann gehen sie heim, sind fertig, treffen keinen Kollegen, weil sie einfach zu müde sind. Zum Teil werden die Pflegekräfte auch zu Hause von ihrem sozialen Umfeld isoliert. Da heißt es: "Naja, Du arbeitest ja auf der Covid-Station".
Was muss sich ändern?
Das Klatschen ist für einen Moment okay, aber man redet nur über die Leistungen der Helden der Nation und es folgen keine Taten. Fluggesellschaften bekommen Milliarden, sogar für Stahlarbeiter gibt es Boni – aber nur in wenigen Fällen gibt es einen Bonus für die Pflege. Die Gesundheitspolitik hat diejenigen, die vor Ort die durch die Pandemie erkrankten Menschen behandeln, quasi komplett vergessen. Es ist extrem frustrierend, wie da mit den Menschen umgegangen wird. Da kann ich nur den Kopf schütteln. Die Pflegekräfte sagen schon: "Die mangelnde Unterstützung und leeren Versprechungen zehren sehr an unserem Selbstverständnis".
Gibt es denn seitens der Kliniken irgendeine psychologische Unterstützung für die Pflegekräfte?
Die Divi hat jetzt eine Aktion gestartet. Wir fordern von den Kliniken unter anderem eine psychosoziale Unterstützung der Mitarbeiter. Zunächst einen Peer-Support. Wer ein potenziell traumatisches Erlebnis hat, kann einen in Gesprächsführung ausgebildeten Kollegen kontaktieren. Hierzu muss es Möglichkeiten vor Ort geben – oder zumindest eine telefonische Helpline. Ziel ist, dass immer jemand da ist, mit dem man über das Erlebte sprechen kann. Zweitens fordern wir Psychologinnen und Psychologen, die fest zum Team gehören und an die sich diejenigen wenden können, die an einer posttraumatischen Belastungsstörung (PTBS) leiden. Dafür braucht es Geld und Personal. So eine psychosoziale Unterstützung wird an Kliniken grob vernachlässigt, obgleich in anderen Organisationen dies selbstverständlich ist, so etwa bei Bundeswehr, Feuerwehr oder den Rettungsdiensten. Aber weniger als zehn Prozent der Kliniken haben solche Unterstützungsangebote etabliert.
Derzeit sind die Patienten auf den Intensivstationen immer jünger – das wirkt sich vermutlich auch auf die Psyche aus?
Grundsätzlich ist jeder schwerstkranke oder sterbende Patient eine große Belastung. Jeder Verstorbene wiegt schwer. Wenn man weiß, dass beispielsweise eine Mutter minderjähriger Kinder oder ein Familienvater beatmet wird, dann steigt die Belastung nochmals. Zudem sterben die Patienten häufig unter der Isolation. Die Angehörigen können nicht mehr adäquat mit ihnen sprechen, wenn sie sterben ist keiner da. Auch das müssen die Intensivpflegekräfte auffangen, sie kommunizieren mit den Angehörigen am Telefon oder organisieren digitale Videotelefonie zwischen den Patienten und Angehörigen. Die Gespräche mit den Angehörigen sterbender oder verstorbener Patienten sind selbst für hartgesottene Akut- und Intensivmediziner ein schwerer Gang. Wenn man das häufig machen muss, wie derzeit, dann ist das eine zunehmende Belastung.
Gleichzeitig werden viele Menschen offenbar immer sorgloser im Umgang mit der Pandemie.
Auf jeder Station hängt ein Schild: "Wir sind für euch da, bitte bleibt zu Hause!" Und wenn man dann nach Hause geht und sieht, wie die Leute Party machen oder gegen die Corona-Maßnahmen demonstrieren, da fällt einem einfach nichts mehr ein! Das ist wie ein Kampf gegen Windmühlen.
Die Sorge ist, dass nach der Pandemie viele Intensivpfleger kündigen. Der Weltbund Krankenschwestern und Pfleger spricht von einem Massenexodus im zweiten Halbjahr.
Massenexodus ist übertrieben. Aber selbst wenn ein Viertel geht, ist das absolut dramatisch. Gerade erst sagte mir eine sehr erfahrene exzellente Mitarbeiterin: "Wenn die Pandemie hoffentlich im Sommer oder Herbst vorbei ist, sehe ich mich nach einer Alternative um." Die Politik muss endlich verstehen, dass wir vor einem dramatischen Problem stehen, das jeden einzelnen Bürger dieses Landes angeht. Es könnte sich ein existenzielles Problem für die gesamte Gesellschaft entwickeln.
Schon jetzt kündigen viele Pflegekräfte und wechseln in eine Leiharbeitsfirma, weil sie dort besser bezahlt werden und bessere Arbeitsbedingungen haben. Wie wirkt sich das aus?
Da ist der soziale Frieden auf den Stationen gestört. Es darf nicht sein, dass Leiharbeitsfirmen ihre Mitarbeiter besser bezahlen können. Das ist ein krankes System. Die Stammklinik muss die Verträge so gestalten, dass die Leute bleiben.

Was sind die Lehren aus der ersten und zweiten Welle?
Da gibt es leider nur wenige Lehren. Die Politik, die Klinikleitungen und die Gesellschaft haben scheinbar den Ernst der Lage noch nicht in der letzten Konsequenz, und besonders die Probleme des Personals, verstanden. Selbst wenn man wollte, gibt es keine Pflegekräfte, die man zusätzlich anstellen könnte. Dieses Problem muss man von zwei Seiten anpacken. Man muss die Kollegen, die da sind, deutlich mehr wertschätzen und unterstützen. Sie müssen entsprechend der Qualifikationen deutlich besser bezahlt werden. Zudem müssen sie etwa steuerfreie Zuschläge bekommen, wenn man beispielsweise Mitarbeiter reinholt, weil kurzfristig Kollegen ausfallen.
Der Beruf der Intensivpflege muss deutlich attraktiver gemacht werden. Eine Intensivpflegekraft muss wieder stolz sein können, diesen sehr wertvollen Beruf auszuüben. Wenn diejenigen, die den Beruf verlassen haben, wiederkämen, das wäre das Größte und würde helfen die Katastrophe gegebenenfalls zu verhindern.
Was ist Ihre größte Sorge, jetzt in der dritten Welle?
Dass die Mitarbeiter im Sommer bzw. im Herbst sagen, "Ich schaff‘s nicht mehr, ich gehe". Die Mitarbeiter in der Intensivpflege sind besonders wertvolle Menschen, mit besonderer Empathie und höchst verantwortungsvoller Tätigkeit. Sie haben eine besondere Zuneigung zu pflegebedürftigen schwerstkranken Patienten. Es sind sehr pflichtbewusste Mitarbeiter. Häufig höre ich die Kollegen sagen: "Ich kann doch mein Team, die Kollegen, nicht im Stich lassen". Die Ironie ist aber, dass die Mitarbeiter selbst von der Gesellschaft im Stich gelassen werden.