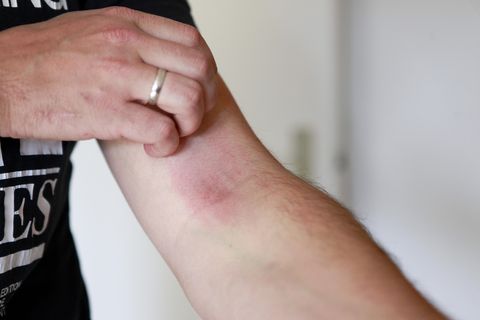
Was ist Neurodermitis?
Der Wortbestandteil "Neuro" steht für Nerven und "Dermitis" für Hautentzündung. Bei der chronischen, nervlich bedingten Krankheit entstehen entzündete Stellen, so genannte nässende Ekzeme, die heftig jucken. Kratzt sich der Betroffene, geraten Bakterien in die Wunde, und der Zustand der Haut verschlimmert sich.
Trocknen die betroffenen Partien nach dem Schub ab, bleibt die Haut an den Stellen schuppig und ledrig. Die Symptome sind die Folge eines Kampfes im Inneren des Körpers. Die körpereigenen Abwehrkräfte sind in ständiger Alarmbereitschaft und reagieren selbst auf harmlose Umweltreize extrem überempfindlich.
Johannes Ring, Direktor der Klinik für Dermatologie und Allergologie an der Technischen Universität München, vergleicht die Überreaktion des Immunsystems mit "einer gut gepflegten Armee ohne Gegner. Schließlich besteht die Gefahr, dass sich diese Armee eines Tages einen Feind sucht".
Woran erkennt man die Krankheit?
Erste Anzeichen treten oft schon bei Babys auf: Hautstellen können mit einer gelblich-braunen Kruste bedeckt sein, die an verbrannte Milch erinnert - vor allem im Gesicht, an Hals, Armen und Beinen; am Kopf bilden sich fettig schuppende Stellen. Es handelt sich um so genannten Milchschorf. Er klingt meist nach dem ersten Lebensjahr ab und ist zwar ein Hinweis auf eine höheres Risiko für Neurodermitis, führt aber nicht zwangsläufig dazu. Halten die Milchschorf-Symptome aber bis zum zweiten oder dritten Lebensjahr an, kann das ein Zeichen für eine sich entwickelnde Neurodermitis sein.
Meist wächst sich die Erkrankung bis zum Vorschulalter aus. Nur bei drei bis fünf Prozent der Kinder mit früheren Ekzemen kehren die Schübe in der Pubertät wieder, dann allerdings an anderen Hautregionen: als "Beugenekzem" an Knie- und Ellenbeugen, an den Handgelenken, an Hals oder Nacken.
Auch dann ist nicht gesagt, dass der lästige Ausschlag bleibt. "Etwa zwei Prozent der Erwachsenen haben noch Neurodermitisschübe", sagt Ingrid Moll, Professorin für Dermatologie am Univer-sitätsklinikum in Hamburg-Eppendorf. Wer schließlich frei von Symptomen ist, behält allerdings ein Leben lang trockene, empfindliche Haut.
Was löst Neurodermitis aus?
Es gibt eine Veranlagung, an Neurodermitis zu erkranken. Etwa 20 verschiedene Gene stehen im Verdacht, dabei eine Rolle zu spielen. Wer die Neigung zur Überempfindlichkeit seiner Immunabwehr geerbt hat, leidet oft gleichzeitig an extrem trockener Haut, denn deren natürliche Barriere, der Säureschutzmantel ist gestört. Die Körperhülle verliert Feuchtigkeit, wird spröde und kann sich nicht mehr ausreichend vor Umwelteinflüssen schützen.
Die Neurodermitis bricht aber nur aus, wenn zusätzlich zur genetischen Veranlagung Einflüsse von außen kommen. Das können ganz unterschiedliche Reize sein, etwa Allergene (bestimmte Nahrungsmittel, Blütenpollen, Tierhaare, Kot von Hausstaubmilben), Schadstoffe (Nikotin, Parfüm, Konservierungsstoffe, Umweltgifte) oder Stress.
Welchen Einfluss hat Hygiene?
Kinder aus sozial besser gestellten Elternhäusern sind überdurchschnittlich stark von Neurodermitis betroffen. Mediziner vermuten, dass die Hygiene dabei eine große Rolle spielt. So hätten Kinder in Afrika zwar oft Würmer, dafür keine Neurodermitis. Auch Kinder, die hierzulande auf dem Bauernhof aufwüchsen, seien seltener betroffen als Stadtkinder. Deren Immunsystem werde nicht mehr ausreichend gefordert und schlage deshalb oft falschen Alarm.
Wie oft sind Nahrungsmittelallergien die Ursache?
"Häufig glauben Betroffene, sie hätten den lästigen Hautausschlag, weil sie auf bestimmte Nahrungsmittel allergisch seien", sagt die Dermatologin Ingrid Moll. Allergietests können das jedoch in den meisten Fällen nicht belegen.
"Gerade mal bei etwa einem Prozent der Erwachsenen und bei bis zu fünf Prozent der Kinder sind bestimmte Eiweiße in Grundnahrungsmitteln die Ursache ihres Leidens." Diese stecken vor allem in Kuhmilch, Hühnereiern, Soja oder Erdnüssen. Um herauszufinden, auf welches Nahrungsmittel die Haut allergisch reagiert, helfen ein Ernährungstagebuch und der Allergietest beim Hautarzt.
TIPPS
> Betroffene müssen streng auf die Lebensmittel verzichten, auf die sie allergisch sind, wenn sie nicht mit immer neuen Schüben rechnen wollen. Abgesehen davon sollten sich Neurodermitiker ausgewogen ernähren, am besten mit reichlich Gemüse und Obst.
> Ein Baby in den ersten sechs Monaten zu stillen, in denen es die erste Immunabwehr entwickelt, senkt dessen Risiko für Lebensmittelallergien und Neurodermitis.
Welche Rolle spielt die Psyche?
Haut und Nerven eines Embryos bilden sich aus einem gemeinsamen Ursprung: Bereits vor dem dritten Schwangerschaftsmonat entwickeln sich Haut und Gehirn und kommunizieren über die gleichen Botenstoffe. Das könnte erklären, warum viele Betroffene die Erfahrung machen, dass sich bei ihnen Stress und Seelenschmerz über die Haut äußern.
Bei etwa 30 Prozent der Neurodermitis-Patienten lösen innere Anspannung, Angst oder Hoffnungslosigkeit neue Schübe aus. Hält die belastende Lebenssituation an und wird der psychische Druck zu groß, schüttet der Körper vermehrt Stresshormone aus. Das ohnehin angeschlagene Immunsystem reagiert extrem empfindlich: Immunzellen werden verstärkt aktiviert, und die körpereigene Abwehr schlägt wild um sich. Folge: Die Haut entzündet sich, und der Juckreiz quält.
Mitunter bricht ein neuer Schub auch erst nach gemeisterter Stressphase aus, wie etwa nach einer bestandenen Prüfung. Der Gießener Psychosomatiker Uwe Gieler erklärt das so: "Solange der Student noch fürs Examen büffelt, mobilisiert sein Immunsystem alle Kräfte. Ist die stressige Zeit vorbei, fällt er in eine so genannte Entlastungsdepression, seine Abwehrkräfte sind erschöpft, und die Neurodermitis bricht erneut aus."
Nicht selten litten Menschen mit starken Ausschlägen unter einem "Nähe-Distanz-Konflikt", sagt Gieler. Vorstellen kann man sich das folgendermaßen: Wird ein Kind mit starkem Ekzem von der Mutter eingecremt, erhält es zwar Zuwendung und empfindet die mas- sierenden Bewegungen als angenehm. Gleichzeitig aber nässen und jucken die Hautstellen, was sich lästig und eklig anfühlt. Für die Mutter wird die Prozedur immer häufiger zum Akt der Gewohnheit, was das Kind ebenfalls negativ deutet. "Die psychischen Impulse Zuwendung und Ablehnung werden über längere Zeit immer synchron ausgelöst", sagt Gieler. Dadurch kann sich im Erwachsenenalter ein innerer Konflikt entwickeln: Es fällt dem Betroffenen in einer Liebes- beziehung schwer, der zärtlichen Berührung seines Partners offen zu begegnen.
TIPPS
> Neurodermitiker sollten ihre Stressfaktoren finden und konsequent vermeiden. Besonders am Abend ist Entspannung empfehlenswert, damit sich Seele und Haut beruhigen können. Helfen können Sport und Entspannungs- techniken wie Yoga oder autogenes Training.
> Eltern können ihre an Neurodermitis erkrankten Kinder beim Stressabbau unterstützen, etwa indem sie Einschlafrituale pflegen und Entspannungstechniken vermitteln.
> In schweren Fällen kann eine Verhaltenstherapie oder eine tiefenpsychologisch fundierte Psychotherapie helfen.
Erst Neurodermitis, dann Asthma oder Heuschnupfen?
Alle drei Krankheiten haben ähnliche Auslöser: Veranlagungsbedingt produzieren die Immunzellen der Betroffenen zu viele Antikörper, so genanntes Immunglobulin E (IgE), die Fremdstoffe attackieren. Das Immunsystem ist chronisch überreizt. Deshalb haben Kinder mit schwerer Neurodermitis ein deutlich erhöhtes Risiko, später Asthma und Heuschnupfen zu bekommen.
Wie gefährlich ist Kortison?
Als Salbe kurzfristig aufgetragen, ist der Wirkstoff unbedenklich. Denn das Kortison einer Creme lindert zwar dort, wo sie aufgetragen wird, Juckreiz und Entzündung. Der Kortisongehalt ist aber so gering, dass kaum etwas vom Wirkstoff durch die Haut aufgenommen wird.
Nicht ganz ungefährlich ist Kortison, wenn es als Tablette geschluckt wird. Das kann bei schweren Neurodermitisschüben nötig werden, etwa wenn die Haut großflächig entzündet und bereits mit Bakterien infiziert ist. Die Kortisonkonzentration in einer Pille ist viel höher als in einer Salbe, und der Wirkstoff gelangt hier direkt über den Magen ins Blut. Hohe Dosen können das Gewebe aufschwemmen. Die Pillen erhöhen dazu das Risiko für Osteoporose und die Infektanfälligkeit. Kinder mit schweren Ausschlägen sollten daher nur sehr gering dosierte Präparate bekommen.
TIPPS
> Für alle Mittel gilt: Eine Kortisonbehandlung darf nicht länger als einige Tage, bei manchen Mitteln bis zu zwei Wochen dauern.
> Die Therapie muss ausschleichend beendet werden. Wird das Medikament beispielsweise anfangs zweimal täglich geschluckt, so sollte es nach einigen Tagen nur noch einmal täglich verwendet und dann ganz abgesetzt werden.
Wie gut sind kortisonfreie Arzneien?
Seit 2002 sind so genannte Immunmodulatoren auf dem deutschen Markt erhältlich. Diese Salben enthalten kein Kortison. Ihre Wirkstoffe Pimecrolimus und Tacrolimus stammen aus der Transplantationsmedizin. Sie sind entzündungshemmend und lindern den Juckreiz. Nachteile der Salben: Sie können ein leichtes Brennen auf der Haut verursachen, das nach einigen Tagen wieder abklingt. Außerdem ist der Patient infektanfälliger. Möglicherweise erhöht ein Verwenden der Mittel auch die Gefahr von Hautkrebs.
Die amerikanische Medikamentenzulassungsbehörde (FDA) warnte vor diesen eventuellen Nebenwirkungen. Bei der Europäischen Arzneimittelbehörde durchlaufen derzeit alle Mittel, die Pimecrolimus und Tacrolimus enthalten, erneut ein Risiko-Bewertungsverfahren. Möglicherweise werden anschließend zusätzliche Warnhinweise in den Packungsbeilagen vorgeschrieben.
Geht es auch ohne Medikamente?
Teer- oder harnstoffhaltige Cremes sowie UV-Bestrahlung können bei Neurodermitis helfen. Wichtig ist in jedem Fall, die individuellen Auslöser herauszufinden und so konsequent wie möglich zu vermeiden.
TIPPS
> Wer als Neurodermitiker empfindlich auf Pollen reagiert, sollte bei starkem Pollenflug im Zweifel auf einen längeren Aufenthalt im Grünen verzichten. Auf jeden Fall sollte er sich anschließend abends die Haare waschen, damit sich der Blütenstaub nicht auf dem Kopfkissen verteilen kann. Eine Klimaanlage mit Pollenfilter im Auto ist ebenfalls sinnvoll.
> Aufenthalte am Meer oder in Höhenluft können hilfreich sein. Das Reizklima dort ist arm an Schadstoffen und Allergenen und für Neurodermitiker besonders gut verträglich.
> Neurodermitiker sollten auf Alkohol und Nikotin verzichten. Auch als Passivraucher sollten sie nicht dem Tabakqualm ausgesetzt sein - die enthaltenen Schadstoffe können das Leiden nicht nur auslösen, sondern zusätzlich auch entzündete Haut reizen.
> Besonders bei Kindern ist es wichtig, sie vom quälenden Juckreiz abzulenken. Etwa, indem man gemeinsam "Juckgespenster" vertreibt - Kinder können sich die Quälgeister nämlich lebhaft vorstellen. Auch Kratz-Dummies können helfen: Das Kind kann versuchen, statt der eigenen Haut eine Puppe oder ein Stofftier zu kratzen.
Wie kratzt man richtig?
Niemand sollte erwarten, dass ein Neurodermitiker das Kratzen ganz unterbinden kann. Solcher Ehrgeiz bewirkt möglicherweise sogar das Gegenteil: Nicht kratzen zu dürfen bedeutet für die Betroffenen Qual, das führt zu Stress und verschlimmert den Schub. Es kann helfen, nur nach bestimmten Regeln zu kratzen.
TIPPS
> Die Fingernägel kurz halten, weil so die Haut beim Kratzen weniger verletzt wird.
> Besser als Kratzen sind Reiben, Zwicken oder Beklopfen der juckenden Hautstellen.
> Baumwollhandschuhe können Betroffenen helfen, sich in der Nacht nicht zu stark zu malträtieren. Praktisch für Kinder: Schlafanzüge mit eingearbeiteten Hand- und Fußteilen.
Was nützen Patientenschulungen?
Seit 2001 werden Patienten in so genannten Neurodermitisschulungen behandelt, an denen sich mittlerweile viele Haut- und Kinderkliniken in Deutschland beteiligen. Den Ansatz hat der Dermatologe Uwe Gieler vom Gießener Universitätsklinikum entwickelt - in Zusammenarbeit mit sieben weiteren deutschen Neurodermitis-Zentren.
Bei den Schulungen lernen die Patienten, wie die Haut richtig gepflegt wird und bei welchem Schweregrad der Ekzeme sich welche Behandlung am besten eignet. Zum Programm gehört eine Verhaltenstherapie, bei der die Patienten trainieren, sich zu entspannen, das Kratzen zu kontrollieren und ihre Selbstsicherheit im Alltag wiederzugewinnen.
Wer an einer Nahrungsmittelallergie leidet, wird über eine geeignete Diät beraten. Noch in diesem Jahr sollen die Kosten von der Kasse übernommen werden.
Was kann man nach dem Absetzen der Medikamente tun?
Sind die entzündeten Stellen abgeheilt, muss nachbehandelt werden. Dabei gilt die Faustregel: feucht auf feucht und fett auf trocken. Beginnt die Haut, sich zu beruhigen, ist aber noch leicht gerötet, braucht sie viel Wasser. Eine Öl-in-Wasser-Emulsion ist dann richtig. Um später die abgetrockneten oder ledernen Hautpartien wieder geschmeidig zu machen, ist eine Wasser-in-Öl-Creme besser geeignet.
Die jeweilige Mischungsformel steht auf der Verpackung. Salben, die Harnstoff (Urea) enthalten, erhöhen die Fähigkeit der Haut, Wasser zu binden, hemmen den Juckreiz und beugen Entzündungen vor. Welcher Anteil an Urea (angegeben in Prozent) der Haut jeweils gut tut, weiß der Hautarzt.
Gibt es vorbeugende Hautpflege?
Auch wenn der Schub vorbei ist, bleibt die Haut empfindlich. Regelmäßiges Einfetten ist deshalb ein Muss, am besten einmal am Tag, mindestens aber dreimal pro Woche.
TIPPS
> Eine warme Dusche ist besser als ein heißes Bad, denn sie trocknet die Haut nicht so stark aus.
> Wer auf ein Vollbad nicht verzichten möchte, sollte Ölbäder verwenden. Es gibt sie als Spezialbäder für Neurodermitiker fertig in der Apotheke, man kann sie aber auch selbst mischen: 40 Milliliter Olivenöl und 20 Milliliter Milch kräftig schütteln, bis eine Emulsion entsteht. Diese nach fünf Minuten Badezeit dem Wasser zusetzen. Der Ölfilm, der sich beim Bad auf der Haut bildet, wirkt rückfettend.
> Nach dem Duschen oder Baden ist es besser, die Haut nicht trockenzurubbeln, sondern nur vorsichtig abzutupfen. Anschließend braucht die Haut Feuchtigkeit, am besten sind hierbei fetthaltige Cremes.
>Neurodermitiker sollten Kosmetikartikel sehr sorgfältig auswählen: Empfehlenswert sind pH-neutrale Seifen und Waschlotionen ohne Konservierungs- und Parfümstoffe.
Welche Kleidung ist die richtige?
TIPPS:
> Wolle oder synthetische Stoffe reizen die Haut. Baumwolle ist besser verträglich.
> Waschmittel sollten gut aus der Kleidung gespült werden, da deren Chemikalien mitunter zu Irritationen führen.
> Schwitzen fördert den Juckreiz, darum kann zu warme Kleidung Probleme machen. Abhilfe bietet das Zwiebelsystem, das heißt: Mehrere Schichten übereinander tragen, die nach und nach abgelegt werden können.
Warum die Haut juckt
Schon auf kleinste und für gesunde Menschen harmlose Irritationen, zum Beispiel durch Blütenpollen, reagiert das Immunsystem von Neurodermitikern stark. Es produziert eine große Zahl von Antikörpern. Diese heften sich an die Oberfläche von Mastzellen, einer Art von Abwehrzellen. Treffen Allergene auf die Antikörper, setzen die Mastzellen die Nervenbotenstoffe Histamin und Acetylcholin frei. Diese Substanzen reizen die Nervenfasern in der Haut und verursachen Juckreiz.
Kratzen bewirkt, dass die Mastzellen weitere Botenstoffe ausschütten, sodass es immer stärker juckt (A). Außerdem werden allein durch Kratzen Nervenenden in der oberen Hautschicht stimuliert. Die reagieren sehr empfindlich, sodass der Juckreiz sich weiter steigert (B). Wird die Juck-Kratz-Spirale nicht durch Medikamente unterbunden, wächst die Gefahr, dass der Betroffene seine Haut so heftig malträtiert, dass sie schließlich blutet. Die Stelle entzündet sich.
Auch das Histamin aus den Mastzellen ruft eine Entzündungsreaktion hervor: Die kleinen Blutgefäße in der Haut erweitern sich und werden für Abwehrzellen (Leukozyten) und Antikörper durchlässig. Diese wandern zum Entzündungsherd an der Hautoberfläche, die sich rötet und anschwillt (C). Die Folge: Schadstoffe und harmlose Hautbakterien dringen nun leichter über die bereits wunden, juckenden Stellen ein, bis die aufgekratzte Haut schließlich mit Antibiotika behandelt werden muss.